Какие изменения произойдут в первичной медико-санитарной помощи в ближайшие годы? Как изменится роль участкового врача? В чем особенности проактивного диспансерного динамического наблюдения и кто такой помощник врача? Об этом и многом другом рассказал заместитель руководителя Департамента здравоохранения города Москвы Андрей Викторович Старшинин.
— Какова роль участкового врача-терапевта в амбулаторном звене?
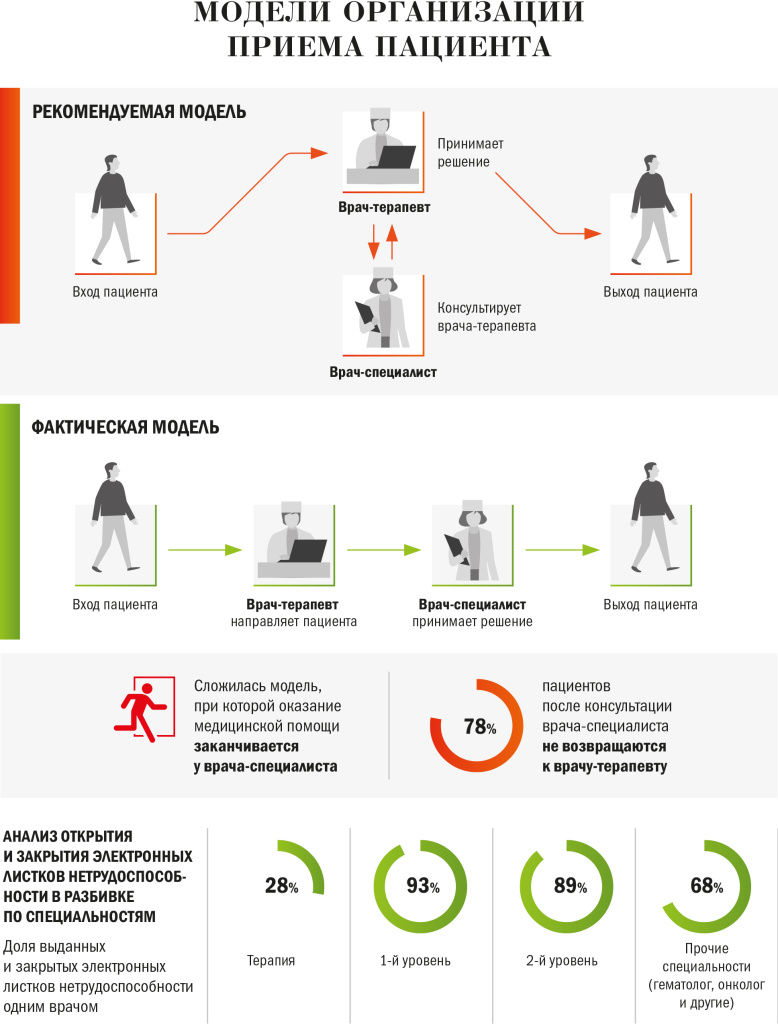
— Это один из ключевых и самых животрепещущих вопросов сегодняшнего здравоохранения. Врач-терапевт или врач общей практики — это главный человек в московской поликлинике. Вокруг него должен быть сосредоточен весь объем оказываемой медицинской помощи. В существующей нормативной базе уже сегодня зафиксировано, что рекомендации врачей-специалистов реализуются только по согласованию с лечащим врачом, за исключением случаев оказания экстренной медицинской помощи. Участковый терапевт должен находиться в центре лечебного процесса. Целесообразной представляется такая модель, при которой кабинет врача-терапевта является и точкой входа пациента, имеющего потребность в получении медицинской помощи, и точкой его выхода. В этом случае роль участкового врача-терапевта будет реализована в полном объеме. Соответственно, врач-специалист в этой модели является консультантом лечащего врача. На деле модель пока не работает. Сейчас к участковому врачу-терапевту пациенты приходят чаще всего за тем, чтобы получить направление на консультацию или диагностическое исследование, и точкой их выхода является не участковый терапевт, а врач-специалист.
ВРАЧ-ТЕРАПЕВТ — ЭТО ГЛАВНЫЙ ЧЕЛОВЕК В МОСКОВСКОЙ ПОЛИКЛИНИКЕ. ВОКРУГ НЕГО ДОЛЖЕН БЫТЬ СОСРЕДОТОЧЕН ВЕСЬ ОБЪЕМ ОКАЗЫВАЕМОЙ МЕДИЦИНСКОЙ ПОМОЩИ
— В чем недостаток существующей модели?
— При такой модели пациент уходит, что называется, «с разорванным пакетом», то есть он не получает необходимого комплекса медицинских исследований и терапевтических назначений. Человек приходит в поликлинику с конкретной потребностью и, реализуя ее на одной из диагностических процедур, уходит. Фактически происходит так, что врач функциональной диагностики, сам того не желая, выполняет функции лечащего врача. Допустим, терапевт заподозрил у пациента какое-то заболевание, назначает определенные исследования, но их результаты до «первичного заказчика» так и не доходят, и окончательный диагноз не выставляется. Это в корне неправильно.
Мы должны создать такие условия — и организационные, и в части развития профессиональных компетенций, — при которых будем придерживаться модели, заложенной в основе первичной медико-санитарной помощи — с превалирующей ролью участкового врача.
— Чем отличается врач общей практики от врача-терапевта?
— Врач-терапевт работает с группой заболеваний, которые отнесены к внутренним болезням, а в остальном он должен полагаться на врача-специалиста. У врача общей практики расширены возможности с точки зрения квалификационных требований. Он имеет право заниматься теми патологиями, которыми не может заниматься врач-терапевт, самостоятельно трактовать некоторые исследования (например, электрокардиограмму) и выполнять определенные манипуляции. В этой связи одним из элементов продвижения новой модели оказания первичной медико-санитарной помощи является расширение функций участкового врача-терапевта за счет повышения его квалификации. Если пересчитать компетенции, которыми владеет врач общей практики, то это дополнительно 77 диагнозов, 49 диагностических манипуляций, 12 лечебных манипуляций. Он может аккумулировать 13 медицинских специальностей.
Департаментом здравоохранения города Москвы разработан образовательный курс по направлению «врач общей практики». Приказом был утвержден перечень заболеваний, лечение которых входит в компетенцию врача общей практики. Ведется работа по утверждению специализированного протокола по профилю.
МЫ ПЫТАЕМСЯ ВЫСТРОИТЬ ДИСПАНСЕРНОЕ НАБЛЮДЕНИЕ НЕ КАК ПЕРИОДИЧЕСКИЙ МЕДИЦИНСКИЙ ОСМОТР, А КАК ДИНАМИЧЕСКИЙ ПРОЦЕСС, ПОЗВОЛЯЮЩИЙ ОТСЛЕЖИВАТЬ СОСТОЯНИЕ ЗДОРОВЬЯ

На проактивном диспансерном динамическом наблюдении находятся 1 млн москвичей. Фото: mos.ru
— Как будет меняться амбулаторная помощь?
— Чтобы выстроить процесс амбулаторной помощи, мы должны смотреть одномоментно с двух сторон: и с точки зрения профессионалов, и с точки зрения потребности пациента. Только при пересечении двух направлений деятельности мы можем выйти на правильную модель, при условии, что врач-терапевт в рамках своих компетенций сможет выступить для конкретных пациентов в качестве лечащего врача. Для достижения качественного результата сегодня мир идет по пути создания междисциплинарных команд. Москва тоже движется в этом направлении. Основой для формирования междисциплинарной команды должно стать расширение компетенций терапевта до врача общей практики.
Сейчас врач измеряет свою деятельность количеством проведенных консультаций. Однако параметр, по которому врач должен оценивать свою работу, должен быть другим, а именно — эффективность лечения заболевания. Смена мотивации будет нацеливать и врача, и пациента на совместную плодотворную работу. В связи с этим и диспансерное наблюдение мы пытаемся выстроить не как периодический медицинский осмотр, а как динамический процесс наблюдения, позволяющий отслеживать состояние здоровья пациента и добиваться результатов.
— Как будет развиваться диспансерное наблюдение в Москве?
— Диспансерное динамическое наблюдение является базовым процессом, который лежит в основе фундаментальных задач, стоящих сегодня перед системами здравоохранения, это сокращение преждевременной смертности и увеличение продолжительности жизни. Диспансеризация — явление не новое, в нашей стране она ведется с середины прошлого века, но именно построение диспансерного наблюдения на системной основе может дать значимый результат с точки зрения вклада в достижение глобальных задач. Поэтому мы разработали программу проактивного диспансерного динамического наблюдения. Это алгоритм медицинской помощи, который характеризуется следующими показателями:
-
на диспансерный учет ставятся пациенты с двумя и более хроническими заболеваниями;
-
пациенты наблюдаются врачом общей практики с обязательной консультацией узких специалистов;
-
составлен перечень обязательных инструментальных и лабораторных исследований, причем исключена необходимость повторных исследований по второму, третьему и т. д. диагнозу;
-
составлен перечень дополнительных исследований и консультаций, проводимых по медицинским показаниям по назначениям врача;
-
предусмотрена минимальная периодичность плановых диспансерных приемов.
— Какая подготовка предшествовала запуску программы проактивного диспансерного динамического наблюдения?
— Без подготовительного этапа добиться результата невозможно. На сегодняшний день основным нашим инструментом являются информационные технологии. Система здравоохранения Москвы прошла большой и тяжелый путь, для того чтобы информация стала инструментом, адаптированным к достижению целей, направленных на сохранение здоровья населения. Чтобы сформировать информационную платформу, были оцифрованы все медицинские документы, включая форму № 30. Были переведены в цифру амбулаторные карты, тем самым была достигнута глубина наблюдения. Далее были составлены перечни заболеваний, сформированы регистры, интегрированы потоки информации.
Чтобы создать систему проактивного диспансерного динамического наблюдения, было выделено несколько ключевых элементов. Первым шагом стало создание перечня нозологических форм, подлежащих проактивному наблюдению, — тех заболеваний, которые в 80 % случаев являются причиной смертности населения. К ним относятся сердечно-сосудистые заболевания, болезни органов дыхания, эндокринной системы, желудочно-кишечного тракта и т. д. Следующими шагами стали формирование стандарта диспансерного наблюдения, внедрение института помощников врача. Также был подготовлен специализированный IТ-продукт — единый цифровой сервис «Диспансерное наблюдение». Если у пациента имеется диагноз, который подлежит диспансерному наблюдению, программа оповестит об этом врача. В этот сервис заложены все необходимые процессы диспансерного наблюдения. Программа дает возможность одному врачу осуществлять наблюдение за пациентом и корректировать лечебно-диагностические мероприятия.
СЕЙЧАС ВРАЧ ИЗМЕРЯЕТ СВОЮ ДЕЯТЕЛЬНОСТЬ КОЛИЧЕСТВОМ ПРОВЕДЕННЫХ КОНСУЛЬТАЦИЙ. ОДНАКО ПАРАМЕТР, ПО КОТОРОМУ ВРАЧ ДОЛЖЕН ОЦЕНИВАТЬ СВОЮ РАБОТУ, — ЭТО ЭФФЕКТИВНОСТЬ ЛЕЧЕНИЯ
— В чем принципиальное отличие проактивного диспансерного динамического наблюдения от традиционных моделей?
— Если основа классической диспансеризации — периодичность осмотров и определенный объем диагностических исследований, то в новой модели заложена динамическая компонента. В системе проактивного диспансерного динамического наблюдения мы ушли от формата периодического осмотра и пытаемся внедрить законченность в каждом конкретном случае обращения пациента в поликлинику. Причем за одним коморбидным пациентом закреплен определенный лечащий врач: ведение пациента по максимуму концентрируется у одного специалиста, а другой может выступать в качестве консультанта, и его рекомендации могут стать основой решения в динамической части диспансерного наблюдения.
По традиционной модели пациента с несколькими диагнозами вели разные специалисты, их назначения на анализы и исследования могли пересекаться, дублироваться. Пациенту нужно было прийти в поликлинику несколько раз. Дело в том, что и в обществе, и в медицинской среде сложился стереотип, что наша врачебная работа сопряжена с очным визитом пациента в поликлинику. На самом деле с точки зрения медицинского функционала многое можно решить с помощью заочных консультаций. И этот функционал мы попытались вложить в модель динамического диспансерного наблюдения. Врач может заносить человека в реестр, ставить его на диспансерный учет, направлять на исследования, основываясь на изучении медицинской документации. В процесс динамического наблюдения заложены ожидаемые целевые показатели, которых должен добиваться врач: он понимает, к чему нужно стремиться, добивается результата в своей деятельности и несет ответственность.
Мы в начале пути, но очень много для этого уже сделали. Сейчас на проактивном диспансерном динамическом наблюдении состоит около 1 млн человек от 18 до 70 лет. Диспансерное наблюдение обеспечивают 3 тыс. врачей-терапевтов и 300 помощников врача. И эта огромная команда призвана обеспечить качество процесса и добиться целей, которые стоят перед системой здравоохранения.
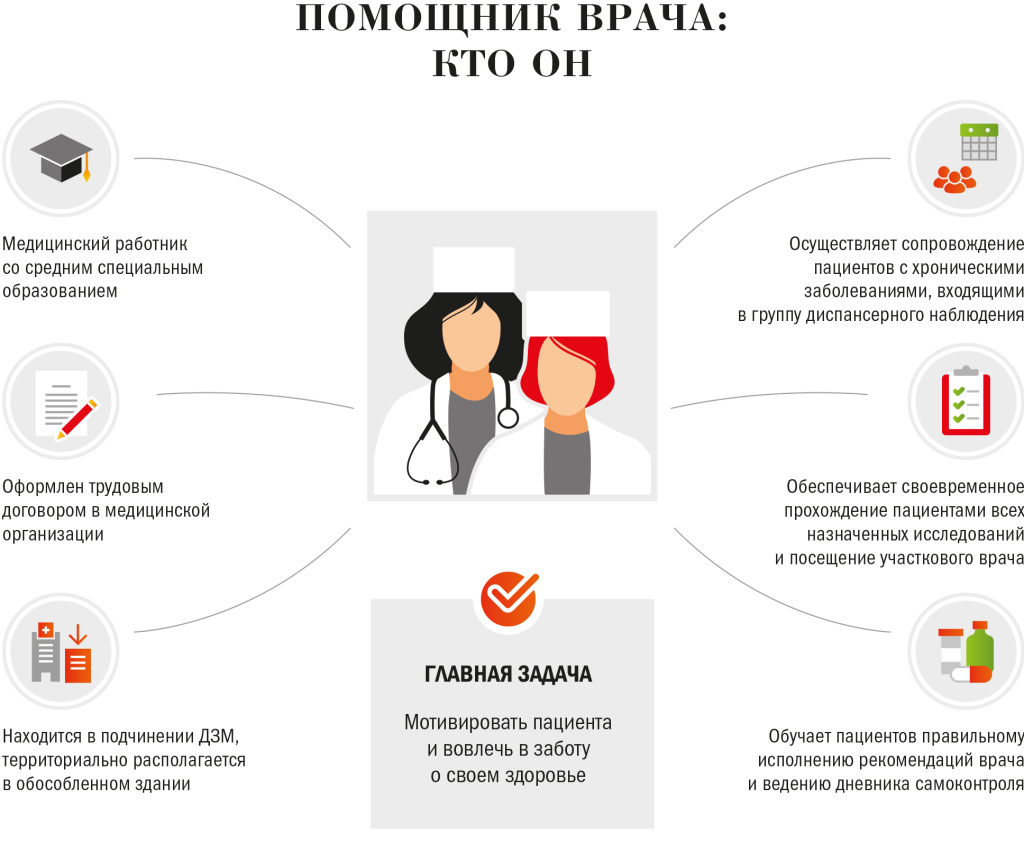
Иллюстрация: НИИОЗММ ДЗМ
— Помощник врача — кто он?
— Помощник врача — это специалист со средним медицинским образованием. Он оформлен трудовым договором в медицинской организации, но находится в обособленном подразделении. Помощник врача сопровождает пациентов с хроническими заболеваниями, следит, чтобы пациент прошел все необходимые диагностические исследования и был вовремя записан на прием к лечащему врачу в случае отклонения параметров здоровья от нормы. В обязанности помощника врача также входит обучение пациентов правильному исполнению рекомендаций врача и ведению дневника самоконтроля.
Самая главная миссия помощника врача — обеспечение выполнения пациентом назначений врача. Ведь как обычно происходит? Врач выписывает пациенту лекарственные препараты, а принимает он их или нет, неизвестно, выполняет назначения врача или нет, непонятно. С одной стороны, врач вроде бы свой долг выполнил, с другой — желаемого результата терапии не достигнуто, потому что многое зависит от ответственности пациента. Помощник врача через выстраивание доверительных отношений с пациентом следит за выполнением требований лечащего врача. В его задачи входит рассказать о заболевании и о том, почему так важно находиться на диспансерном наблюдении, и донести до пациента значимость процессов и назначений, которые делает врач. У доктора на это просто нет времени. Помощник работает на формирование ответственности пациента перед врачом и перед самим собой за свое здоровье. Его главная цель — работать на конечный результат во благо пациента.
С ТОЧКИ ЗРЕНИЯ МЕДИЦИНСКОГО ФУНКЦИОНАЛА МНОГОЕ МОЖНО РЕШИТЬ С ПОМОЩЬЮ ЗАОЧНЫХ КОНСУЛЬТАЦИЙ. И ЭТОТ ФУНКЦИОНАЛ ЗАЛОЖЕН В МОДЕЛЬ ДИНАМИЧЕСКОГО ДИСПАНСЕРНОГО НАБЛЮДЕНИЯ

Доверительные отношения с пациентом во многом обеспечивают успех лечения. Фото: mos.ru
— Не может ли произойти так, что ключевая роль в ведении пациента сместится в сторону помощника врача?
— Лечит пациента врач, он ставит человека на диспансерный учет, делает назначения, формирует программу лечения, анализирует динамику изменения показателей, корректирует терапию. Так что ключевая роль, безусловно, по-прежнему будет у врача. При этом помощник врача выполняет огромнейшую работу: на нем лежат функции информирования, обучения пациентов, контроля выполнения назначений, записи на прием, обзвона и сопровождения пациентов и многое другое. У помощника врача должны быть хорошие коммуникативные навыки, а его компетенций должно быть достаточно для того, чтобы самостоятельно принимать решения при общении с пациентом. И его функционал будет расширяться с точки зрения полезности для врача и пациента и развития программы проактивного диспансерного динамического наблюдения.
— Как врач может узнать об ухудшении состояния своего пациента?
— Проактивной динамической компоненте способствуют современные информационные сервисы. Например, в случае если к человеку выезжала скорая помощь, информация фиксируется в электронной медицинской карте пациента и поступает в рабочий кабинет врача. Если пациент был госпитализирован, врач также это видит и принимает решение о вызове его на прием. То же самое происходит, если в электронном дневнике самоконтроля человек фиксирует повышенное артериальное давление либо иные отклонения от нормы. Врач принимает решение о вызове пациента на прием. Таким образом, даже если сам пациент не осознает рисков, а к врачу попадают маркеры, свидетельствующие об ухудшении состояния пациента, врач предпринимает необходимые действия. Так мы выстраиваем логику работы проактивного диспансерного динамического наблюдения.
ПОМОЩНИК ВРАЧА ДОЛЖЕН ОБЛАДАТЬ ХОРОШИМИ КОММУНИКАТИВНЫМИ НАВЫКАМИ, А ЕГО КОМПЕТЕНЦИЙ ДОЛЖНО БЫТЬ ДОСТАТОЧНО ДЛЯ ТОГО, ЧТОБЫ САМОСТОЯТЕЛЬНО ПРИНИМАТЬ РЕШЕНИЯ ПРИ ОБЩЕНИИ С ПАЦИЕНТОМ
Выстроить процесс в соответствии с новой концепцией — задача нелегкая, но без этого мы не добьемся результата, не сможем сказать себе, что наш пациент удовлетворен, а мы отработали на 100 %. Мы должны уходить от хаотичного эпизодического характера оказания помощи пациентам. Сегодня система строится по принципу треугольника, в котором вершинами являются врач, пациент, помощник врача, а в центре — здоровье пациента. Без каждодневной работы — каждый со своей стороны, без убеждения пациента в том, что он тоже часть системы, которая заботится о его здоровье, невозможно добиться тех глобальных целей, о которых мы говорили выше: снижения смертности и увеличения продолжительности жизни.


