Главный внештатный специалист по медицинской реабилитации и санаторно-курортному лечению Департамента здравоохранения города Москвы рассказывает об основных изменениях и развитии этой сферы здравоохранения в столице.
— Как изменилась в последние годы концепция медицинской реабилитации?
— В 2001 году Всемирная организация здравоохранения (ВОЗ) издала Международную классификацию функционирования, ограничений жизнедеятельности и здоровья (МКФ), которая в дальнейшем стала фундаментом для практики медицинской реабилитации.
В основу МКФ легла биопсихосоциальная модель здоровья — обобщенный подход, согласно которому в развитии болезни или какого-либо расстройства у человека играют важную роль биологические (генетические, анатомические, физиологические, биохимические и другие) нарушения, психологические (мышление, эмоции, поведение) и социальные факторы (социальное микроокружение, социально-экономические и культурные факторы).
В соответствии с этой концепцией медицинская реабилитация максимально ориентирована на персональные потребности человека с ограниченными возможностями здоровья. На практике это достигается путем реализации комплекса мер по восстановлению или компенсации нарушений функционирования, устранению или уменьшению барьеров, а также создания облегчающих факторов для участия человека в социальной среде, поддержки при реинтеграции в общество.
Существенные изменения в порядке организации медицинской реабилитации взрослых произошли в соответствии с приказом Минздрава России от 31.07.2020 № 788н, который вступил в силу с 01.01.2021. Были изменены структура, регламент и форма работы мультидисциплинарной реабилитационной команды (МДРК), расширены ее функциональные обязанности: введены дополнительные специальности и расширен профиль компетенций членов МДРК (врач физической и реабилитационной медицины, специалист по эрготерапии, медицинский психолог, медицинский логопед), определена центральная роль врача физической и реабилитационной медицины в работе МДРК, введены первичный, повторный и заключительный реабилитационный консилиумы, определен регламент междисциплинарного взаимодействия между членами МДРК и специалистами по основному и сопутствующим заболеваниям, введена постановка двухэтапного реабилитационного диагноза, включающего использование МКБ-10 и категорий МКФ для определения потребностей пациента. Для маршрутизации пациента на разных этапах медицинской реабилитации стала применяться шкала реабилитационной маршрутизации. Были организованы отделения ранней реабилитации во всех стационарах, имеющих в структуре сосудистые центры. Кроме того, был расширен перечень минимально достаточного оснащения учреждений оборудованием и кадрами в зависимости от уровня медицинской организации и реабилитационного профиля.В ОСНОВУ МЕЖДУНАРОДНОЙ КЛАССИФИКАЦИИ ФУНКЦИОНИРОВАНИЯ ОГРАНИЧЕНИЙ ЖИЗНЕДЕЯТЕЛЬНОСТИ И ЗДОРОВЬЯ, КОТОРАЯ СТАЛА ФУНДАМЕНТОМ ДЛЯ ПРАКТИКИ МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ, ЛЕГЛА БИОПСИХОСОЦИАЛЬНАЯ МОДЕЛЬ ЗДОРОВЬЯ

Роботизированная механотетерапия с функциональной электростимуляцией и биологической обратной связью, экзоскелет. Фото: НИИОЗММ ДЗМ
— Какие заболевания или состояния требуют обязательного проведения медицинской реабилитации?
— Реабилитация представляет собой сложный процесс, требующий решения целого ряда проблем пациента независимо от нозологической формы заболевания. Реабилитация начинается с понимания детерминанты проблем активности пациента и их влияния на социально значимые аспекты его жизни, взаимосвязь с личностными и средовыми факторами. Проведение медицинской реабилитации необходимо пациентам с заболеваниями центральной и периферической нервной системы, последствиями травм, заболеваниями опорно-двигательного аппарата, с онкологическими, кардиологическими, пульмонологическими и другими соматическими заболеваниями. Раздел «Медицинская реабилитация» имеется в клинических рекомендациях Минздрава России для целого ряда нозологий.
— Расскажите, пожалуйста, об особенностях медицинской реабилитации в медицинских организациях системы Департамента здравоохранения города Москвы. Как проходит маршрутизация пациентов, кто дает направление на реабилитацию?
— Медицинская реабилитация осуществляется в три этапа. Этапность маршрутизации пациентов соответствует шкале реабилитационной маршрутизации согласно Порядку организации медицинской реабилитации взрослых, утвержденному приказом Минздрава России от 31 июля 2020 года № 788н.
Мероприятия первого этапа осуществляются специалистами отделений ранней медицинской реабилитации в медицинских организациях государственной системы здравоохранения Москвы, оказывающих специализированную, в том числе высокотехнологичную, медицинскую помощь в стационарных условиях по профилям: «анестезиология и реаниматология», «неврология», «травматология и ортопедия», «сердечно-сосудистая хирургия», «кардиология», «терапия», «онкология», «нейрохирургия», «пульмонология», в условиях, обеспечивающих круглосуточное медицинское наблюдение и лечение.КЛЮЧЕВОЙ СТРАТЕГИЕЙ В ПРАКТИКЕ МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ СЕГОДНЯ ЯВЛЯЮТСЯ МУЛЬТИМОДАЛЬНЫЕ ТЕХНОЛОГИИ, ПОЗВОЛЯЮЩИЕ В ТЕЧЕНИЕ ОДНОЙ РЕАБИЛИТАЦИОННОЙ СЕССИИ ВОЗДЕЙСТВОВАТЬ НА РАЗЛИЧНЫЕ НАРУШЕНИЯ
Информацию о пациенте, нуждающемся в переводе для проведения второго этапа медицинской реабилитации, лечащий врач не позднее 3 дней до предполагаемой даты перевода направляет в Координационный центр медицинской реабилитации Департамента здравоохранения города Москвы (далее — КЦМР ДЗМ). Специалисты КЦМР ДЗМ определяют принимающую пациента медицинскую организацию на основании предоставленного выписного эпикриза в соответствии с профилем, целями и задачами медицинской реабилитации, а также согласовывают дату его перевода. КЦМР ДЗМ обеспечивает непрерывность, преемственность и своевременность оказания реабилитационной помощи, организацию и координацию всех ее этапов.
Второй этап осуществляется в стационарных условиях в специализированных отделениях медицинской реабилитации пациентов с нарушением функции периферической нервной системы и костно-мышечной системы, нарушением функций центральной нервной системы, отделениях медицинской реабилитации пациентов с соматическими заболеваниями, созданных в медицинских организациях и центрах медицинской реабилитации государственной системы здравоохранения города Москвы, организациях другой ведомственной принадлежности и формы собственности, в том числе в центрах реабилитации инвалидов Департамента труда и социальной защиты населения города Москвы (ДТСЗН).
Для пациентов, выписанных из стационара, в соответствии с приказом Минздравсоцразвития России от 5 мая 2012 года № 502н «Об утверждении порядка создания и деятельности врачебной комиссии медицинской организации» решение о направлении на медицинскую реабилитацию принимает врачебная комиссия по месту наблюдения. Мероприятия третьего этапа медицинской реабилитации проводятся в амбулаторных отделениях медицинской реабилитации, дневном стационаре медицинской реабилитации на базе Московского научно-практического центра медицинской реабилитации, восстановительной и спортивной медицины имени С. И. Спасокукоцкого Департамента здравоохранения города Москвы (ГАУЗ МНПЦ МРВСМ имени С. И. Спасокукоцкого ДЗМ).
В соответствии с Постановлением Правительства Москвы от 27 июля 2010 № 591-ПП «О долечивании (реабилитации) больных из числа работающих граждан, имеющих регистрацию по месту жительства в городе Москве, в специализированных санаториях (отделениях) непосредственно после стационарного лечения» медицинские организации осуществляют отбор и направление на реабилитацию и долечивание в специализированные санатории больных после острого инфаркта миокарда, операций на сердце и магистральных сосудах, острого нарушения мозгового кровообращения, операций по поводу язвенной болезни желудка, двенадцатиперстной кишки, удаления желчного пузыря, операций по поводу панкреатита и панкреонекроза, ортопедических и травматологических операций, пролеченного сахарного диабета.
— Как оценивается реабилитационный потенциал больного, а также факторы риска проведения реабилитационных процедур?
— Реабилитационный потенциал (перспектива улучшения/восстановления функционирования) — это обоснованная вероятность достижения намеченных целей медицинской реабилитации в определенный отрезок времени с учетом характера заболевания, его течения, индивидуальных ресурсов и компенсаторных возможностей пациента при условии сохранения его стабильного соматического и психического состояния, а также высокой мотивированности по отношению к предстоящему восстановительному лечению. Реабилитационный потенциал определяется комплексом соматобиологических и психологических характеристик человека, а также социально-средовых факторов, позволяющих в той или иной степени реализовать его потенциальные способности.
Высокий реабилитационный потенциал предусматривает возможность полного восстановления, умеренный реабилитационный потенциал — частичного восстановления функционирования, низкий реабилитационный потенциал предполагает незначительную степень восстановления с необходимостью адаптации и компенсации утраченных функций, адаптации среды и окружения пациента, в том числе с применением технических средств реабилитации.
Оценка факторов риска проведения реабилитационных мероприятий и факторов, ограничивающих их проведение, осуществляется на реабилитационном консилиуме членами МДРК с учетом особенностей течения и периода основного заболевания, его осложнений, сопутствующих заболеваний, что является одним из важных аспектов индивидуализации плана медицинской реабилитации. С целью минимизации рисков в процессе реабилитации используется метод контроля адекватности физических нагрузок, проводится регулярный мониторинг деятельности сердечно-сосудистой и дыхательной систем, диагностика состояния вен нижних конечностей, внедряются стандартизированные протоколы профилактики падений. Перед началом занятия с пациентом специалист по физической реабилитации проводит тесты на адекватность вегетативной регуляции деятельности сердечно-сосудистой системы, индивидуально рассчитывает интенсивность тренировки.КООРДИНАЦИОННЫЙ ЦЕНТР МЕДИЦИНСКОЙ РЕАБИЛИТАЦИИ ДЕПАРТАМЕНТА ЗДРАВООХРАНЕНИЯ ГОРОДА МОСКВЫ ОБЕСПЕЧИВАЕТ НЕПРЕРЫВНОСТЬ, ПРЕЕМСТВЕННОСТЬ И СВОЕВРЕМЕННОСТЬ ОКАЗАНИЯ РЕАБИЛИТАЦИОННОЙ ПОМОЩИ
— Как разрабатывается план проведения курса реабилитации для пациента, определяются цели и задачи реабилитации?
— Реабилитационная цель — это планируемый, специфичный, измеряемый, реально достижимый в определенный период времени результат проведения реабилитационных мероприятий. Она определяется при мультидисциплинарном обсуждении состояния пациента при его непосредственном участии.
Для достижения поставленной цели необходимо решение ряда задач. Например, при наличии реабилитационной цели обучения пациента самостоятельной безопасной ходьбе необходимо реализовать следующие задачи: нормализовать регуляцию деятельности сердечно-сосудистой системы, купировать болевой синдром, восстановить объем движений в суставах, укрепить мышцы туловища и конечностей, улучшить равновесие, обучить пациента использованию дополнительного средства опоры, избавить его от страха падения. Решение каждой задачи предполагает применение определенных реабилитационных мероприятий и лечебных факторов, совокупность которых и отражается в индивидуальном плане медицинской реабилитации.
— Какие новые технологии появились в практике врачей-реабилитологов в последнее время?
— Ключевой стратегией в практике медицинской реабилитации сегодня являются мультимодальные технологии, позволяющие в течение одной реабилитационной сессии воздействовать на нарушения ходьбы и равновесия, двигательные функции верхней конечности, чувствительные и болевые расстройства, когнитивное функционирование и психоэмоциональное состояние.
Инновации в медицине открывают новые перспективы в области реабилитации, помогая пациентам достичь оптимального восстановления и улучшения качества их жизни. С развитием технологий появляются инновационные подходы и решения для восстановления после травм, заболеваний, хирургических вмешательств. Одной из таких технологий является биологическая обратная связь (БОС) — метод, направленный на активизацию и саморегуляцию внутренних резервов организма для восстановления или совершенствования нарушенных функций. БОС — «физиологическое зеркало», помогающее пациенту видеть и управлять реабилитационным процессом.
Работа с интерфейсом «мозг-компьютер». Фото: НИИОЗММ ДЗМ
Значительный прогресс в эффективность медицинской реабилитации привнесли виртуальная реальность (VR), информационно-коммуникативные технологии с БОС и VR, технологии идеомоторного воображения, роботизированная механотерапия, робот-ассистированные технологии с ЭЭГ-БОС, ЭМГ-БОС, интерфейс «мозг-компьютер», технология когнитивно-двигательного тренинга с двойной и тройной задачами, эрготерапия с БОС в VR, индивидуализация ЛФК с VR и БОС.
Нейромодуляция — это метод, который использует электрические импульсы для стимуляции нервной системы и восстановления нормальной функции органов и тканей. Одним из примеров нейромодуляции является транскраниальная магнитная стимуляция (ТМС).
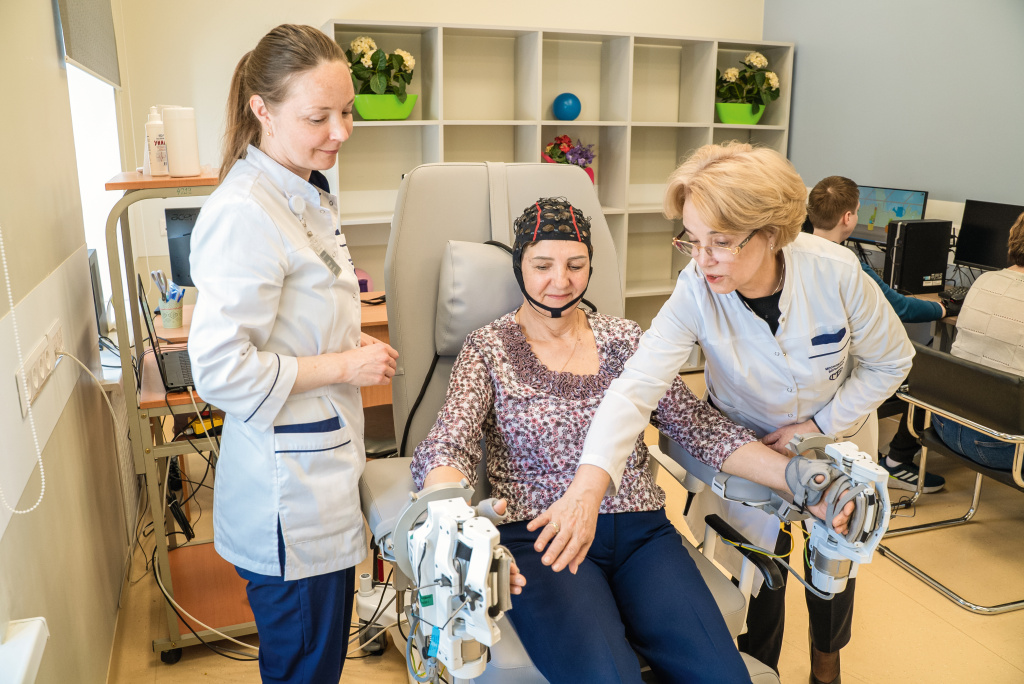
Роботы, специально разработанные для медицинского применения, помогают пациентам восстанавливать функции центральной нервной и опорно-двигательной систем, преодолевать физические ограничения.
Экзоскелеты — специальные устройства, которые надеваются на пациента и помогают усилить или заменить функции конечностей. Например, после травмы позвоночника пациенты могут использовать экзоскелеты для поддержки движений и восстановления силы в конечностях.
Современные роботизированные протезы способны воспроизводить сложные движения и обеспечивать пациентам более естественную функциональность. Продвинутые технологии, такие как мышечные датчики или интерфейсы «мозг-компьютер», позволяют контролировать протезы с помощью мыслей или мышц.ИННОВАЦИИ В МЕДИЦИНЕ ОТКРЫВАЮТ НОВЫЕ ПЕРСПЕКТИВЫ В ОБЛАСТИ РЕАБИЛИТАЦИИ, ПОМОГАЯ ПАЦИЕНТАМ ДОСТИЧЬ ОПТИМАЛЬНОГО ВОССТАНОВЛЕНИЯ И УЛУЧШЕНИЯ КАЧЕСТВА ИХ ЖИЗНИ
Роботизированная механотерапия используется для проведения специальных реабилитационных упражнений с повышенной точностью и интенсивностью. Программы реабилитации, разработанные с учетом индивидуальных потребностей пациента, помогают улучшить силу, гибкость и координацию движений.

Интерактивный тренинг для восстановления предметно-манипулятивной деятельности и тонких движений кисти с мультифункциональной БОС и VR на реабилитационной перчатке SensoRehab. Фото: НИИОЗММ ДЗМ
— По каким показателям определяется динамика восстановления пациента и эффективность проводимых реабилитационных процедур?
— Динамика восстановления пациента и эффективность проводимых реабилитационных процедур определяются по унифицированным шкалам, тестам и опросникам, отражающим достижение реабилитационной цели, по повышению базовой функциональной активности пациента, его социально-бытовой и социально-трудовой адаптации, удовлетворенности достигнутым в результате реабилитации результатом и повышением качества жизни.
— В каких случаях пациенты нуждаются в комплексной реабилитации? Какое значение имеет для этого межведомственное взаимодействие?
— При тяжелой степени нарушения функций процесс реабилитации пациентов нередко занимает длительное время. В таких случаях возникает необходимость комплексной реабилитации, включающей, наряду с медицинской реабилитацией, социальную (социально-средовая, социально-психологическая и социокультурная реабилитация; социально-бытовая адаптация), профессиональную (производственная адаптация с обучением доступным профессиональным навыкам), физическую реабилитацию, протезно-ортопедическую помощь.
Комплексная реабилитация и абилитация инвалида — это сочетание медицинских мероприятий и социальных услуг, которые направлены на устранение или возможно более полную компенсацию ограничений жизнедеятельности инвалида в целях его социальной адаптации и интеграции в общество. Реализация мероприятий и оказание услуг по реабилитации инвалидов в Москве проводятся на основе тесного межведомственного взаимодействия ДЗМ и ДТСЗН, которое необходимо для обеспечения координации деятельности медицинских организаций государственной системы здравоохранения города Москвы, подведомственных ДЗМ, и государственных бюджетных учреждений ДТЗСН в последовательности, преемственности этапов медицинской и комплексной реабилитации, а также в формировании единой реабилитационной службы.
— Как именно осуществляется межведомственное взаимодействие при проведении комплексной реабилитации инвалидов?
— Порядок межведомственного взаимодействия определен Регламентом взаимодействия ДЗМ, ДТСЗН и подведомственных им учреждений при проведении комплексной реабилитации инвалидов Москвы, утвержденным совместным приказом ДЗМ/ДТСЗН от 26 декабря 2019 года № 1117/1432. Координатором взаимодействия является мэрия Москвы.
КОМПЛЕКСНАЯ РЕАБИЛИТАЦИЯ ВКЛЮЧАЕТ НАРЯДУ С МЕДИЦИНСКОЙ СОЦИАЛЬНУЮ, ПСИХОЛОГИЧЕСКУЮ, ПРОФЕССИОНАЛЬНУЮ, ФИЗИЧЕСКУЮ РЕАБИЛИТАЦИЮ И ПРИ НЕОБХОДИМОСТИ ПРОТЕЗНО-ОРТОПЕДИЧЕСКУЮ ПОМОЩЬ
Перечень участников включает реабилитационные центры ДТСЗН и медицинские организации ДЗМ, оказывающие медицинскую помощь по профилю «медицинская реабилитация».
Центром информационного межведомственного взаимодействия, обеспечивающим маршрутизацию, как уже было сказано, является КЦМР. Задачами КЦМР ДЗМ в части организации обеспечения доступной, качественной и своевременной комплексной реабилитации инвалидов являются повышение эффективности комплексной реабилитации, своевременное выявление лиц, в ней нуждающихся, совершенствование механизма маршрутизации и повышение эффективности расходования бюджетных средств при проведении комплексной реабилитации инвалидов.
— Как развивалось межведомственное взаимодействие при проведении комплексной реабилитации инвалидов и каких результатов удалось достичь на сегодняшний день?
— Межведомственное взаимодействие началось в 2019 году с маршрутизации инвалидов I и II группы, жителей города Москвы, на комплексную реабилитацию в реабилитационные центры — исполнители государственных контрактов ДТСЗН.
С целью повышения доступности и преемственности при оказании реабилитационной помощи с 2021 года в рамках межведомственного взаимодействия осуществляется работа по организации комплексной реабилитации мобильными бригадами реабилитационных центров ДТСЗН на дому маломобильным людям с инвалидностью и лицам с ограничением жизнедеятельности, имеющим препятствия к проведению комплексной реабилитации в условиях круглосуточных стационаров, а также в стационарной, нестационарной форме. Курсы комплексной реабилитации на дому посредством мобильной службы центров ДТСЗН прошли три тысячи человек.
Стартовавший в сентябре 2021 года проект «Новые возможности» по первичному протезированию лиц, перенесших ампутацию нижних конечностей, позволил жителям города Москвы трудоспособного возраста получать комплексное индивидуальное сопровождение от момента потери конечности до возвращения к обычной жизни. В работе сервиса предусмотрены консультации при получении инвалидности, проведение комплексной реабилитации, получение протеза, психологическая помощь и при необходимости юридическая поддержка и помощь в трудоустройстве. На всех этапах участника проекта сопровождает персональный консультант.
В РАМКАХ МЕЖВЕДОМСТВЕННОГО ВЗАИМОДЕЙСТВИЯ ОСУЩЕСТВЛЯЕТСЯ РАБОТА ПО ОРГАНИЗАЦИИ КОМПЛЕКСНОЙ РЕАБИЛИТАЦИИ МОБИЛЬНЫМИ БРИГАДАМИ РЕАБИЛИТАЦИОННЫХ ЦЕНТРОВ
Отбор кандидатов из стационаров и городских поликлиник ДЗМ для включения их Ресурсным центром для инвалидов ДТСЗН (РЦИ) в проект осуществляется КЦМР ДЗМ. Сведения, поступившие из стационара, КЦМР ДЗМ в течение суток направляет в РЦИ, городские поликлиники ежемесячно предоставляют в КЦМР ДЗМ информацию о пациентах, перенесших ампутацию.
В 2023 году началась маршрутизация на комплексную реабилитацию по государственным контрактам ДТСЗН детей-инвалидов. С 2023 года по настоящее время по государственным контрактам ДТСЗН с АНО «Гросско», ЗАО «Научно-производственный центр “Огонек”», ООО «Огонек-ЭС», ФГБУ «РРЦ “Детство”», АО «Группа компаний “Медси”», ЧУЗ «Марфо-Мариинский МЦ “Милосердие”», НФ «Центр лечения и реабилитации больных детским церебральным параличом» 1541 ребенок-инвалид (жители города Москвы) получил курсы комплексной реабилитации.
Вопрос организации комплексной реабилитации детей-инвалидов находится под особым контролем. Специалистами Научно-практического центра детской психоневрологии ДЗМ совместно с главным внештатным специалистом по медицинской реабилитации и санаторно-курортному лечению ДЗМ обеспечена преемственность в проведении комплексной реабилитации лицам, страдающим детским церебральным параличом и сопряженными заболеваниями, достигшим 18 лет. 183 ребенка-инвалида, переданные из детской сети, внесены в Реестр лиц, страдающих ДЦП, Московского городского центра реабилитации для продолжения реабилитационных мероприятий.
Результаты межведомственного взаимодействия при проведении комплексной реабилитации инвалидов были признаны успешными, и с начала 2024 года КЦМР ДЗМ начал маршрутизацию инвалидов на комплексную реабилитацию в реабилитационные центры ДТСЗН на постоянной основе.
Координация деятельности всех вовлеченных в процесс оказания реабилитационной помощи медицинских организаций в Москве позволяет обеспечивать своевременной медицинской и комплексной реабилитацией всех нуждающихся в ней пациентов.


