Технологические инновации в современной акушерской практике
Акушерство традиционно считается консервативной областью медицины, но в последние годы в нее активно проникают новые технологии. Одно из ключевых направлений — развитие телемедицины и дистанционного мониторинга беременных. Совершенствуются и сами диагностические методы. Стандартные ультразвуковые исследования стали более информативными (3D/4D УЗИ), все чаще применяется МРТ плода для уточнения сложных пороков развития. Искусственный интеллект (ИИ) постепенно внедряется для помощи в анализе данных: к примеру, алгоритмы уже способны распознавать изменения в результатах лабораторных и инструментальных исследований, уменьшая зависимость результата от человеческого фактора. В генетическом скрининге революцией стало неинвазивное пренатальное тестирование (НИПТ), когда по крови матери можно выявить хромосомные аномалии плода на ранних сроках.
Наконец, прорывом можно считать развитие внутриутробных операций. Фетальная хирургия дает шанс вылечить или значительно улучшить прогноз для жизни и здоровья плода, хотя требует самых современных условий и командной работы специалистов разных профилей.
Цифровизация московской медицины позволила значительно усовершенствовать сам процесс ведения беременных. Созданы и функционируют электронный регистр беременных и паспорт участка — эти системы обеспечивают автоматизированное ведение данных о каждой пациентке, что значительно повышает скорость получения информации и качество медицинского обслуживания, а также позволяет:
- гарантировать непрерывный контроль за состоянием беременной;
- вести учет всех проведенных клинико-лабораторных и инструментальных исследований, начиная от стандартных анализов и заканчивая сложными методами визуализации;
- обеспечить своевременную маршрутизацию в зависимости от результатов обследований.
Реализована возможность для беременных загружать показатели здоровья (пульс, частота сердечных сокращений, артериальное давление и т. д.) в онлайн-систему. Это дает врачам возможность оперативно реагировать на изменения, проводить удаленное наблюдение и своевременные консультации.
Для беременных с сахарным диабетом, в том числе гестационным, внедрена технология непрерывного мониторинга глюкозы (НМГ), что позволяет постоянно получать точные данные и лучше управлять связанными с заболеванием рисками.
Одно из крупнейших достижений – выполнение около 40 тыс. НИПТ с 2020 года. Высокоточная диагностика дает будущим мамам больше уверенности в отсутствии у плода генетической патологии еще до рождения.
В ГЕНЕТИЧЕСКОМ СКРИНИНГЕ РЕВОЛЮЦИЕЙ СТАЛО НЕИНВАЗИВНОЕ ПРЕНАТАЛЬНОЕ ТЕСТИРОВАНИЕ, КОГДА ПО КРОВИ МАТЕРИ МОЖНО ВЫЯВИТЬ ХРОМОСОМНЫЕ АНОМАЛИИ ПЛОДА НА РАННИХ СРОКАХ
Развитие фетальной хирургии в Москве
Фетальная хирургия – новое направление медицины, когда оперируют плод внутри матки, не дожидаясь родов. Несмотря на сложность, потребность в таких вмешательствах растет, поскольку они позволяют улучшить прогноз при ряде тяжелых врожденных патологий. Сегодня в мире можно насчитать всего десяток центров, выполняющих внутриутробные операции, несколько таких центров работает в Москве. Показания к подобным вмешательствам ограничены определенными диагнозами, но именно для этих случаев фетальные операции зачастую безальтернативны:
- Осложнения многоплодной беременности с одной плацентой (монохориальной) – прежде всего синдром фето-фетальной трансфузии, когда один плод через общую плаценту и общие сосуды в ней получает больше питательных веществ и развивается нормально (рецепиент), а второй плод значительно отстает в росте (донор). Без вмешательства дисбаланс кровотока может привести к гибели одного из плодов, тогда как лазерное лечение может стать спасением. Сюда же относятся такие нарушения, как синдром анемии-полицитемии у близнецов.
- Некоторые врожденные пороки – кисты легких и диафрагмальная грыжа. Внутриутробно могут устанавливаться временные шунты или баллоны, стимулирующие рост легких.
- Обструктивные уропатии плода – например, непроходимость мочевых путей у мальчиков (клапан уретры). Установка шунта в мочевой пузырь плода до рождения спасает почки от повреждения.
- Тяжелые формы пороков развития – опухоли (например, крупная тератома шеи или крестца), которые можно частично удалить до родов, уменьшить их рост за счет снижения кровотока, а также редкие синдромы врожденной закупорки дыхательных путей – в таких случаях применяют особую технику, когда оперируют ребенка во время кесарева сечения до пересечения пуповины.
- Гемолитическая болезнь плода. В этой ситуации выполняется кордоцентез – инвазивная диагностическая процедура, при которой проводится пункция пуповины плода через живот матери под контролем ультразвука для забора образца крови. Обычно манипуляцию выполняют примерно на 24-й неделе беременности при наличии факторов риска резус-конфликта. Полученную пуповинную кровь исследуют, определяя группу и резус-принадлежность плода, уровень гемоглобина, гематокрит, количество эритроцитов, билирубин и показатели кислотно-щелочного состояния. Если у плода резус-положительная кровь и выявлены признаки анемии или других осложнений, связанных с гемолитической болезнью, возникает необходимость в срочном начале лечения.
- Внутриутробное переливание крови плоду на сегодняшний день является единственным эффективным методом лечения тяжелой формы гемолитической болезни плода. Цель такой операции – повысить уровень гемоглобина и гематокрита у плода, предотвратить развитие отечной формы болезни (водянки плода) и выиграть время, пролонгируя беременность примерно на 2–3 недели (именно столько в среднем функционируют введенные донорские эритроциты). Нередко внутриутробные переливания приходится повторять несколько раз на протяжении беременности, поскольку из-за продолжающейся гемолизной атаки материнских антител показатели крови плода вновь падают. Обычно такие трансфузии проводят до достижения примерно 32 недель беременности. Благодаря своевременно выполненным кордоцентезу и при необходимости повторным внутриутробным переливаниям крови удается довести беременность до безопасного для рождения срока. Такие процедуры зачастую сегодня проводят уже в амбулаторных условиях.
Эти технологии не применяют при пороках, которые можно прооперировать после рождения. Но при перечисленных критических состояниях внутриутробное лечение дает детям шанс, которого иначе просто нет.
В России фетальная хирургия начала развиваться в середине 2000-х годов. Первая внутриутробная операция была выполнена в Москве в 2005 году – команда под руководством академиков Г. М. Савельевой и М. А. Курцера провела фетоскопическую лазерную коагуляцию сосудистых соединений плаценты при синдроме фето-фетальной гемотрансфузии. Этот успешный случай положил начало новому направлению. Постепенно стали формироваться специализированные бригады врачей, обученные работать с беременными, у которых еще не рожденный ребенок нуждается в операции.
Сегодня в столице фетальной хирургией занимаются несколько ведущих учреждений – перинатальные центры Городской клинической больницы № 67 имени Л. А. Ворохобова, Московского многопрофильного клинического центра «Коммунарка», Городской клинической больницы № 31 имени академика Г. М. Савельевой. Врачи накопили опыт, разработаны протоколы отбора и подготовки беременных. В Москву направляются наиболее сложные пациенты из всех регионов России, и столичные специалисты обмениваются опытом с ведущими мировыми центрами. Таким образом, за 15–20 лет фетальная хирургия в Москве прошла путь от первых пробных операций до регулярной высокотехнологичной помощи.
Успех фетальной хирургии во многом опирается на современные диагностические и хирургические технологии. В комплекс ведения таких беременных входят фетальная эхокардиография (УЗИ сердца плода) – например, при пороках, требующих внутриутробной кардиохирургии, и допплерометрия, позволяющая следить за кровотоком в сосудах плода. Интраоперационно применяются специальные миниатюрные ультразвуковые датчики, мониторирующие состояние плода во время операции. Современные анестезиологические пособия учитывают, что под наркозом находится сразу два организма (мать и плод), и применяют комбинацию препаратов, часть из которых через плаценту обезболивает и ребенка. Таким образом, весь арсенал высоких технологий – от продвинутой визуализации до лазеров и микротехники – используется, чтобы сделать фетальные операции максимально безопасными и эффективными.
КАЖДЫЙ ПРООПЕРИРОВАННЫЙ ВНУТРИУТРОБНО РЕБЕНОК – ЭТО ПРЕДОТВРАЩЕННАЯ ТРАГЕДИЯ И СУЩЕСТВЕННО БОЛЕЕ ЗДОРОВАЯ ЖИЗНЬ В БУДУЩЕМ.
%20%20ЦЖЗ-7.jpg)
Кардиотокография помогает отслеживать состояние плода. Фото: НИИОЗММ
СУЩЕСТВУЕТ ДВА ОСНОВНЫХ ПОДХОДА: ОТКРЫТАЯ ВНУТРИУТРОБНАЯ ХИРУРГИЯ И МИНИМАЛЬНО ИНВАЗИВНЫЕ ЭНДОСКОПИЧЕСКИЕ МЕТОДИКИ
Врастание плаценты: высокотехнологичные методы лечения
Одна из самых грозных проблем в акушерстве – врастание плаценты. Так называют ситуацию, когда плацента прикрепляется к стенке матки слишком прочно, прорастая частично или полностью сквозь толщу матки. В норме после рождения ребенка плацента (детское место) должна самостоятельно отделиться от стенки матки. Однако при врастании этого не происходит – ворсины плаценты врастают в мышечную стенку, а в тяжелых случаях прорастают сквозь нее вплоть до соседних органов. Попытка отделить приросшую плаценту ведет к массивной потере крови.
Столкнувшись с таким диагнозом, врачи разрабатывают индивидуальную тактику ведения родов. Главная стратегия – по возможности заранее планировать операцию в оптимальных условиях и не допустить ситуации экстренного вмешательства. Если врастание плаценты выявлено еще во время беременности (например, по данным УЗИ и МРТ), женщину госпитализируют заблаговременно, часто за 2 недели до срока родоразрешения.
Оптимальным считается провести операцию на 34–36-й неделе беременности – то есть немного раньше естественных родов, чтобы не допустить самопроизвольного начала родовой деятельности. В плановом порядке собирается квалифицированная бригада: опытные акушеры-гинекологи, анестезиологи, сосудистый хирург или уролог (при подозрении на прорастание в мочевой пузырь), дежурят трансфузиологи и реаниматологи. Заблаговременно заготавливаются достаточные объемы донорской крови, компонентов и плазмозаменителей, а также аппарат для реинфузии собственной крови пациентки. Иногда применяют специальные меры: устанавливают катетеры в подвздошные артерии для временной блокировки кровотока во время операции. Все эти подготовительные нюансы позволяют снизить риски внезапного кровотечения.
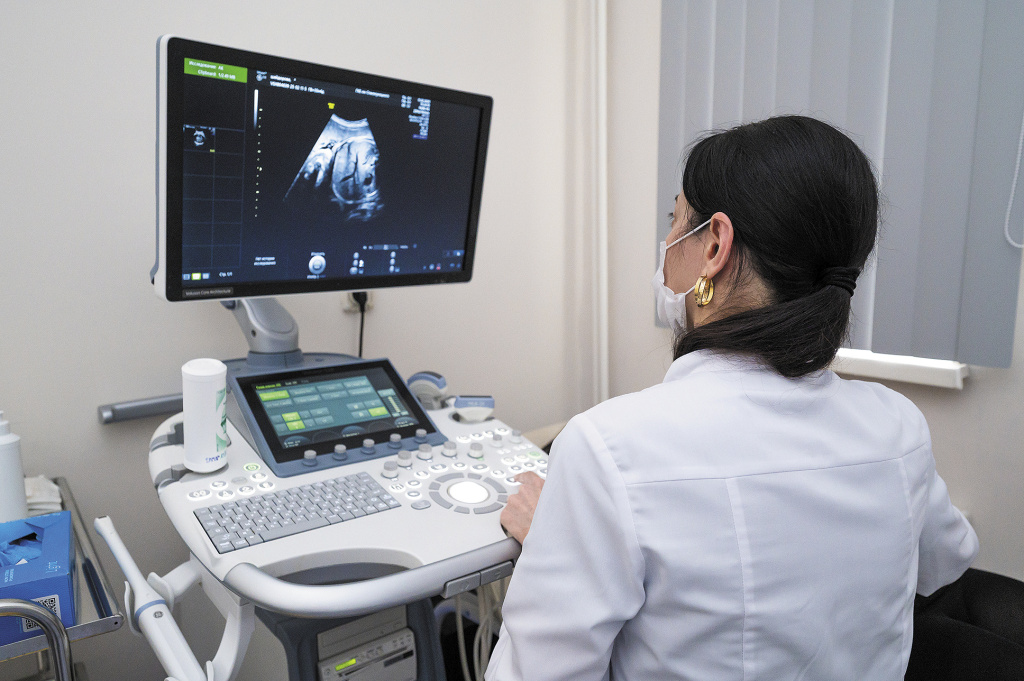
Своевременная диагностика позволяет спланировать сложную операцию. Фото: НИИОЗММ
Консервативная (органосохраняющая) тактика является методом выбора в условиях современных технологий и квалификации московских врачей и применяется при отсутствии иных показаний к гистерэктомии (например, массивная кровопотеря). Разрез на матке проводят вне зоны прорастания плаценты. После рождения ребенка приступают к аккуратному удалению плаценты и тщательной коагуляции сосудов для исключения большого объема кровопотери. Органосберегающие операции технически сложны, но в современных перинатальных центрах Москвы накоплен успешный опыт таких вмешательств. Однако пациентке всегда разъясняют: риск того, что потребуются экстремальные меры (удаление матки, переливание крови в случае большого объема кровопотери), высок.
Последствия врастания плаценты во многом зависят от уровня медицинской помощи. Если раньше основным способом остановки кровотечения была гистерэктомия, то в Москве сегодня эта операция применяется крайне редко. Такой результат обеспечен тем, что все перинатальные центры столицы, где ведут пациенток с врастанием плаценты, работают на базе крупных многопрофильных больниц. Это позволяет применять мультидисциплинарный подход: акушеры-гинекологи, анестезиологи, сосудистые хирурги, урологи и реаниматологи действуют как единая команда. В арсенале таких центров – современные методы профилактики и снижения объема кровопотери: установка баллонных катетеров в подвздошные артерии или аорту и другие эндоваскулярные методы, использование систем реинфузии крови, массивные переливания компонентов крови, комплексный пошаговый гемостаз. Все это позволяет контролировать ситуацию и завершать операции кесарева сечения при врастании плаценты благоприятно.
Многие пациентки после органосохраняющих операций успешно беременеют повторно, и уже есть немало примеров, когда женщины рожали в этих центрах дважды и даже трижды. Таким образом, московская школа акушерства сегодня демонстрирует уровень, сопоставимый и зачастую превосходящий ведущие мировые практики: минимальное число гистерэктомий при врастании плаценты и высокий процент благополучных исходов стали ее отличительным признаком.

Все новые технологии в акушерстве нацелены на здоровье будущей матери и малыша. Фото: НИИОЗММ
