– Гульжияна Шевкетовна, что такое диабетическая ретинопатия, как она развивается и чем опасна?
– Диабетическая ретинопатия – это поражение сетчатки, вызванное длительно повышенным уровнем сахара в крови.
Сетчатка – внутренняя оболочка глаза, состоящая из нервной ткани. Ее можно сравнить с матрицей фотоаппарата: она принимает изображение и передает его в головной мозг, где оно превращается в картинку, которую мы видим.
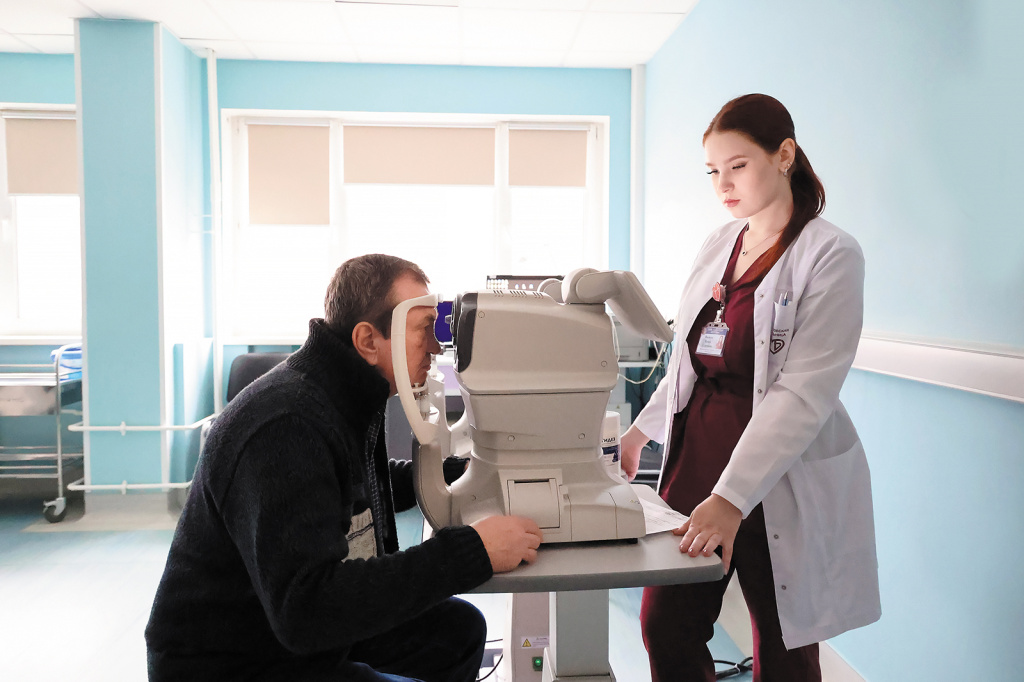
Золотой стандарт ранней диагностики диабетической ретинопатии – комплексное офтальмологическое обследование
При диабете сосуды сетчатки становятся хрупкими, через их стенки начинает просачиваться жидкость. В результате развивается отек и появляются кровоизлияния. В более тяжелых случаях формируется новая сеть сосудов. Эти сосуды крайне ломкие, вызывают обширные кровоизлияния, рубцовые изменения сетчатки и могут приводить к ее отслойке.
Главная опасность диабетической ретинопатии в ее скрытом течении: пациент может долго не замечать изменений, когда болезнь уже активно прогрессирует. Если вовремя не начать лечение, человек может частично или полностью потерять зрение.
– Какие существуют стадии заболевания? Чем они характеризуются?
– В мировой практике распространена классификация диабетической ретинопатии, включающая две стадии: непролиферативная и пролиферативная. Однако в Российской Федерации получила признание классификация Kohner E. и Porta M., которая выделяет три стадии: непролиферативную, препролиферативную и пролиферативную.
НА ЛЮБОЙ СТАДИИ ДИАБЕТИЧЕСКОЙ РЕТИНОПАТИИ МОЖЕТ РАЗВИТЬСЯ ДИАБЕТИЧЕСКИЙ МАКУЛЯРНЫЙ ОТЕК. ИМЕННО ОН ЧАЩЕ ВСЕГО И ЯВЛЯЕТСЯ НЕПОСРЕДСТВЕННОЙ ПРИЧИНОЙ СНИЖЕНИЯ ЗРЕНИЯ
Непролиферативная диабетическая ретинопатия характеризуется начальными повреждениями мелких сосудов. На глазном дне появляются микроаневризмы, представляющие собой выпячивание стенок капилляров, точечные кровоизлияния, ватообразные очаги, свидетельствующие о локальной ишемии.
Оптическая когерентная томография – неинвазивный метод диагностики и мониторинга диабетического макулярного отека.
По мере прогрессирования заболевания развивается препролиферативная стадия, характеризующаяся большим количеством кровоизлияний на глазном дне, поражением крупных вен сетчатки в виде их извитости и появлением шунтирующих сосудов, так называемых интраретинальных микрососудистых аномалий (ИРМА).
ДИАБЕТИЧЕСКАЯ РЕТИНОПАТИЯ НА САМЫХ ОПАСНЫХ СВОИХ СТАДИЯХ МОЖЕТ НЕ ВЫЗЫВАТЬ НИКАКИХ СУБЪЕКТИВНЫХ СИМПТОМОВ
Если должного лечения сахарного диабета не происходит, то развивается пролиферативная стадия, очень грозная и тяжелая. Из-за выраженной ишемии сетчатки начинается рост новообразованных сосудов на поверхности сетчатки и диске зрительного нерва. Эти сосуды прорастают в стекловидное тело, вызывая в нем кровоизлияния (гемофтальм). Дальнейший рост этих сосудов приводит к разрастанию соединительной ткани и развитию тракционной отслойки сетчатки. К тому же новообразованные сосуды могут появиться и в переднем отрезке глаза, приводя к развитию очень тяжелой неоваскулярной глаукомы, трудно поддающейся лечению.
Помимо этого, на любой стадии диабетической ретинопатии может развиться диабетический макулярный отек. Именно он чаще всего и является непосредственной причиной снижения зрения.
– Какие профилактические меры рекомендуются пациентам с диабетом для снижения риска ретинопатии?
– Ключевая мера – это строгий и постоянный контроль основного заболевания. Мы говорим о трех китах профилактики:
1. Контроль гликемии: поддержание целевого уровня гликированного гемоглобина (HbA1c) — как правило, ниже 7 %. Доказано, что снижение HbA1c на 1 % уменьшает риск развития и прогрессирования диабетической ретинопатии на 30–35 %.
2. Контроль артериального давления: целевые значения обычно ниже 130/80 мм рт. ст. Артериальная гипертензия усугубляет повреждение сосудов сетчатки.
3. Контроль липидного профиля: повышенный уровень холестерина способствует появлению большего количества твердых экссудатов в макуле, ухудшая прогноз.
Также крайне важны отказ от курения и регулярные осмотры у офтальмолога, даже при отсутствии жалоб.
– Какие методы диагностики используются для выявления диабетической ретинопатии на ранних стадиях?
– Золотым стандартом ранней диагностики является комплексное офтальмологическое обследование:
1. Визометрия: проверка остроты зрения.
2. Биомикроскопия: осмотр переднего отрезка глаза с помощью щелевой лампы, своего рода микроскопа, позволяющего осмотреть структуры глаза под увеличением.
3. Офтальмоскопия с широким зрачком: это ключевой метод. Осмотр глазного дна со специальными диагностическими линзами, с предварительно расширенным зрачком, дает возможность в полном объеме оценить состояние сетчатки, диска зрительного нерва и сосудов.
4. Оптическая когерентная томография: неинвазивный метод, который позволяет получить высокоточные «срезы» сетчатки. Это основной способ диагностики и мониторинга диабетического макулярного отека, так как он определяет толщину сетчатки и структуру отека.
– Как часто пациентам с диабетом нужно проводить скрининг на ретинопатию? Почему это важно?
– Регулярность скрининга — это залог сохранения зрения. Первый осмотр пациента с сахарным диабетом 2-го типа должен быть проведен сразу после постановки диагноза. При отсутствии признаков диабетической ретинопатии и хорошей компенсации диабета врач может рекомендовать осмотры 1 раз в год. При сахарном диабете 1-го типа первый осмотр проводится в дебюте заболевания, далее — по рекомендации врача-офтальмолога.
Это важно, потому что диабетическая ретинопатия на самых опасных своих стадиях может не вызывать никаких субъективных симптомов. Пациент замечает ухудшение зрения, когда уже развился макулярный отек, произошло кровоизлияние или начались необратимые изменения. Скрининг позволяет выявить проблему на той стадии, когда лечение наиболее эффективно и может предотвратить слепоту.
Интравитреальное введение препаратов проходит под визуальным контролем электронных микроскопов
– Какие методы лечения диабетической ретинопатии существуют?
– Выбор метода зависит от стадии и формы заболевания.
1. Медикаментозная терапия:
-
интравитреальные инъекции анти-VEGF препаратов – это препараты, блокирующие фактор роста сосудов. Они являются препаратами первой линии для лечения диабетического макулярного отека. Вводятся непосредственно в стекловидное тело;
-
интравитреальные инъекции кортикостероидов. Применяются при устойчивости к препаратам, блокирующим фактор роста эндотелия сосудов, или при наличии противопоказаний.
2. Лазерное лечение:
-
панретинальная лазерная коагуляция – золотой стандарт лечения пролиферативной диабетической ретинопатии. Лазером наносятся точечные коагуляты по всей периферии сетчатки, что приводит к регрессу новообразованных сосудов и снижению риска кровоизлияний;
-
фокальная лазерная коагуляция применяется для лечения локальных микрососудистых аномалий, вызывающих отек.
3. Хирургическое лечение:
- витрэктомия, то есть операция по удалению стекловидного тела. Она показана при непрозрачных гемофтальмах, которые не рассасываются самостоятельно, а также при тракционной отслойке сетчатки.
– Как выбирается стратегия лечения в зависимости от стадии ретинопатии?
– Стратегия строго индивидуальна и зависит от данных обследования.
-
Непролиферативная диабетическая ретинопатия без макулярного отека: как правило, активное лечение не требуется. Основной метод – наблюдение и усиление контроля за диабетом и факторами риска.
-
Диабетическая ретинопатия любой стадии с макулярным отеком, снижающим зрение, – назначаются препараты первой линии – интравитреальные инъекции анти-VEGF, а затем терапия по необходимости.
-
Пролиферативная диабетическая ретинопатия: проводится панретинальная лазерная коагуляция (ПРЛК). В последнее время также применяют инъекции анти-VEGF как альтернативу или дополнение к лазерному лечению, особенно в сложных случаях.
-
Осложненная пролиферативная диабетическая ретинопатия (гемофтальм, тракционная отслойка) – необходимо проведение витрэктомии.
– Какую роль играет контроль уровня глюкозы и других факторов риска в лечении ретинопатии?
– Это фундаментальная роль. Мы, офтальмологи, можем бороться с последствиями диабета для зрения, но если причина – высокий уровень сахара в крови – не устранена, ретинопатия будет неуклонно прогрессировать. Даже самое современное лечение будет менее эффективным на фоне плохой компенсации.
Контроль глюкозы, артериального давления и холестерина — это базисная терапия, на которую «надстраиваются» все офтальмологические методы. Без этого фундамента любая наша работа становится сизифовым трудом.
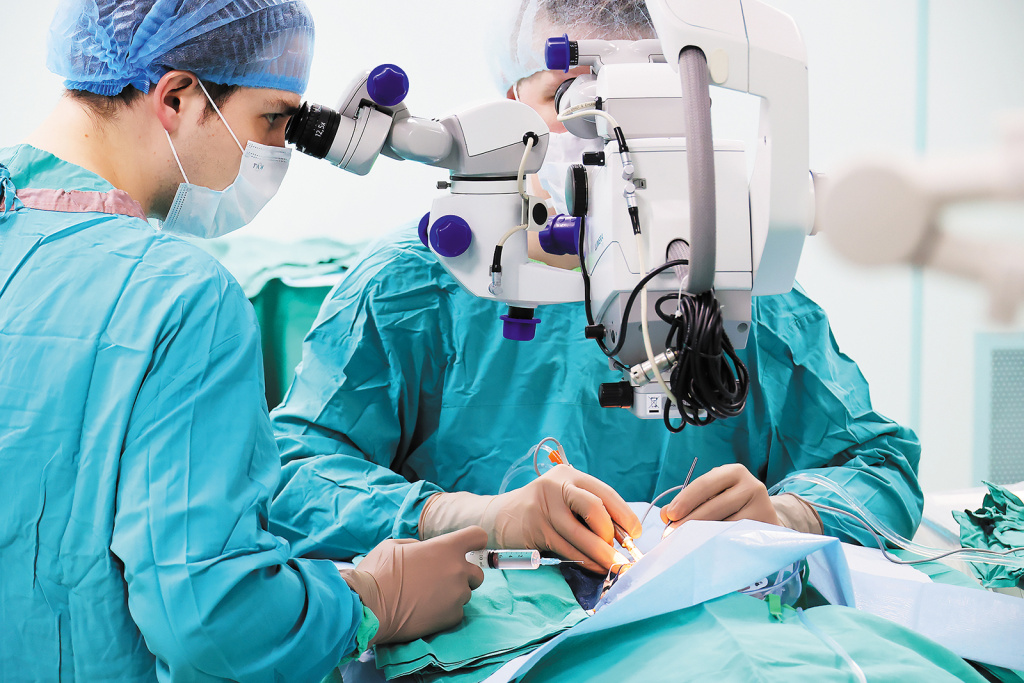
Высокая квалификация хирурга и использование современного оборудования – залог успеха лечения.
– Насколько эффективны современные методы лечения? Приведите примеры из практики.
– Современные методы, особенно широкое внедрение anti-VEGF-терапии (anti vascular endothelial growth factor therapy — метод лечения заболеваний сетчатки, при котором вводимые интравитреально, то есть непосредственно в стекловидное тело, препараты блокируют фактор роста эндотелия сосудов), совершили революцию. Если раньше мы в основном боролись за то, чтобы замедлить прогрессирование слепоты, то сегодня мы можем не только остановить потерю зрения, но и значительно улучшить его у большинства пациентов.
Пример из практики: пациент 55 лет с диабетом 2-го типа. Обратился с жалобами на резкое снижение зрения на левый глаз до 0,2 (год назад острота зрения была на этом глазу 0,8). На оптической когерентной томографии выявлен выраженный кистозный макулярный отек. Мы начали курс интравитреальных инъекций анти-VEGF препарата. После 3-й инъекции отек значительно уменьшился, а острота зрения повысилась до 0,6. Пациент продолжает наблюдаться, зрение стабильно. Без лечения этот пациент с высокой вероятностью потерял бы центральное зрение в этом глазу.
ЕСЛИ РАНЬШЕ МЫ В ОСНОВНОМ БОРОЛИСЬ ЗА ТО, ЧТОБЫ ЗАМЕДЛИТЬ ПРОГРЕССИРОВАНИЕ СЛЕПОТЫ, ТО СЕГОДНЯ МОЖЕМ НЕ ТОЛЬКО ОСТАНОВИТЬ ПОТЕРЮ ЗРЕНИЯ, НО И ЗНАЧИТЕЛЬНО УЛУЧШИТЬ ЕГО У БОЛЬШИНСТВА ПАЦИЕНТОВ
– Какие показатели используются для оценки успеха лечения?
– Эффективность любого офтальмологического лечения оценивается по функциональным и структурным показателям. Прежде всего измеряется острота зрения. При диабетической ретинопатии дополнительно оценивается состояние сетчатки — с помощью осмотра глазного дна и оптической когерентной томографии. Регресс или стабилизация диабетических изменений сетчатки, с учетом клинической ситуации, считаются успехом проводимой терапии.
– Часто ли возникают осложнения у пациентов после лечения диабетической ретинопатии? Как можно их минимизировать?
– Осложнения возможны, но их риск несопоставимо ниже, чем риск слепоты без лечения. К осложнениям после инъекций относятся внутриглазная инфекция (эндофтальмит) — менее 0,1% случаев при соблюдении строгого протокола стерильности. Также возможны подъем внутриглазного давления, кровоизлияние. После лазерного лечения возможно сужение полей зрения, нарушение ночного зрения, иногда — случайное повреждение макулы. После витрэктомии иногда может произойти ускоренное развитие катаракты, повторные кровоизлияния, повышение внутриглазного давления.
Для минимизации рисков требуются проведение процедур в условиях строгой асептики, высокая квалификация хирурга и использование современного оборудования, а также тщательное предоперационное обследование и строгое соблюдение пациентом послеоперационных рекомендаций.
– С какими основными трудностями сталкиваются врачи при диагностике и лечении диабетической ретинопатии?
– Основные трудности носят организационный и поведенческий характер. В первую очередь это позднее обращение пациентов: многие приходят, когда зрение уже значительно снижено и изменения частично необратимы. Важная проблема – низкая приверженность лечению (комплаенс): сахарный диабет — хроническое заболевание, требующее постоянного контроля. Пациенты устают от регулярных визитов к врачам, уколов и т. д. Большое значение имеет междисциплинарное взаимодействие – налаженная связь между офтальмологом, эндокринологом и терапевтом.
Трудности могут вызывать резистентные формы отека: у части пациентов диабетический макулярный отек плохо поддается стандартной терапии анти-VEGF, требуя смены тактики.
– Как интеграция с эндокринологами и терапевтами улучшает результаты лечения?
– С моей точки зрения, это один из ключевых факторов успеха. Мы должны работать в одной команде. Офтальмолог информирует эндокринолога о тяжести ретинопатии, что является маркером общего сосудистого риска для пациента и сигналом к ужесточению контроля диабета. Эндокринолог (или терапевт), добиваясь целевых показателей HbA1c, артериального давления и холестерина, создают благоприятный фон, на котором офтальмологическое лечение становится в разы эффективнее и долговечнее.
Создание единых информационных систем, совместных клиник или протоколов ведения таких пациентов — это будущее, которое уже наступает.

– Какие прогнозы: можно ли говорить о снижении заболеваемости благодаря новым методам?
– Распространенность диабета в мире растет, что ведет к увеличению абсолютного числа пациентов с диабетической ретинопатией. Однако мы ожидаем два позитивных сдвига.
Во-первых, снижение тяжести форм заболевания: благодаря современным методам контроля диабета (новые инсулины, системы мониторинга глюкозы) и более эффективному лечению все меньше пациентов будут доходить до инвалидизирующих стадий пролиферативной диабетической ретинопатии.
Во-вторых, появление новых технологий: разрабатываются пролонгированные формы препаратов (импланты, действующие несколько месяцев и даже лет), что решает проблему комплаенса. Искусственный интеллект для анализа снимков глазного дна позволит массово проводить скрининг. Появляются новые молекулы для лекарственных препаратов.
Так что, хотя полностью искоренить диабетическую ретинопатию вряд ли удастся, у нас есть возможность сделать так, чтобы диагноз «сахарный диабет» перестал быть синонимом неминуемой потери зрения.