В Московской городской онкологической больнице № 62 уже несколько лет функционируют профильные центры по различным направлениям в онкологии. Недавно был создан центр опухолей костей и мягких тканей. О его организации и значении рассказывает руководитель центра Эльмар Мусаев.
— Эльмар Расимович, расскажите, пожалуйста, как создавался центр и почему именно на базе МГОБ № 62?
— Опухоли костей и мягких тканей — довольно редкая патология, они составляют около одного процента в структуре общей онкологической заболеваемости. На базе нашей больницы было единственное в московском здравоохранении отделение, которое занималось лечением пациентов с этими опухолями. У него очень давняя история, оно было одним из первых в стране, и всего-то их насчитывалось буквально 3–4. Отчасти из-за этого так сложилось, что наших пациентов стали лечить практически во всех учреждениях. То есть не было четкой маршрутизации в немногочисленные специализированные отделения. Тем временем развивались хирургические технологии, появлялись новые методики лечения, назревала необходимость единого подхода к диагностике и лечению пациентов с этими заболеваниями.
ОПУХОЛИ КОСТЕЙ И МЯГКИХ ТКАНЕЙ — ОЧЕНЬ ГЕТЕРОГЕННАЯ ГРУППА, В КОТОРУЮ ВХОДЯТ БОЛЕЕ 70 ПОДВИДОВ САРКОМ, ЭТО ТРЕБУЕТ ГЛУБОКОГО ПОГРУЖЕНИЯ В ПРЕДМЕТ
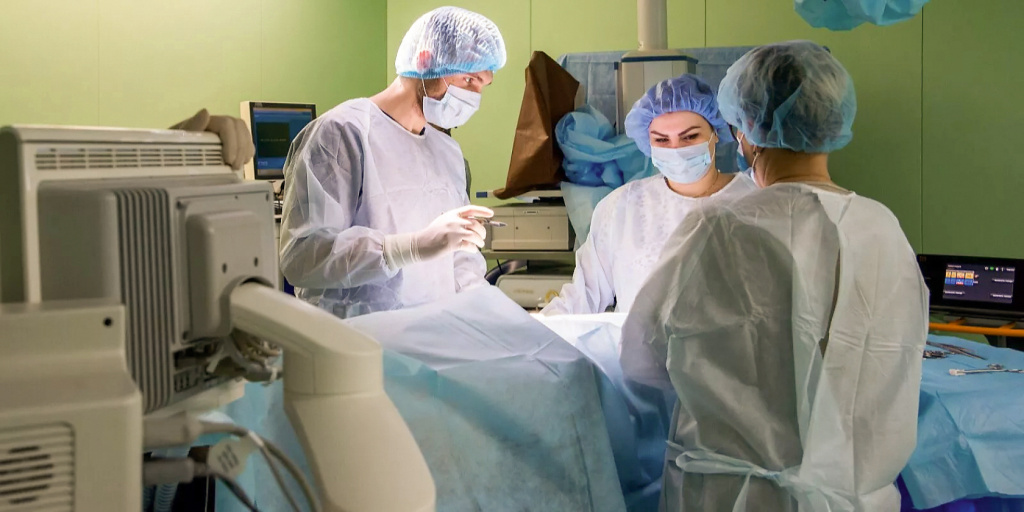
Оперативные и диагностические вмешательства при необходимости проводятся под контролем навигации. Фото: mos.ru
— Несмотря на то, что таких опухолей всего один процент?
— Да, потому что опухоли костей и мягких тканей — очень гетерогенная группа, в которую входят более 70 подвидов сарком, это требует глубокого погружения в специфику диагностики и лечения. Вообще в мире лечением этих пациентов занимается отдельная группа специалистов, которая включает и диагностов, и терапевтов, и хирургов. Как вы знаете, в 62-й больнице находится самый крупный центр морфологической и молекулярной диагностики, а также представлена сильная терапия, в том числе лучевая. Это и стало одной из основных причин создания центра.
Вторая причина заключается в том, что, хотя первичных опухолей костей и мягких тканей мало, но очень часто развиваются метастазы именно в кости. Примерно у 60 % пациентов со злокачественными опухолями, у которых развиваются метастазы, они поражают именно кости — позвоночник, длинные трубчатые кости, которые ломаются, вызывают сильные боли. Метастазы в позвоночнике вызывают сдавливание спинного мозга и могут привести к параличу. Поскольку выживаемость онкологических больных в принципе значительно выросла, пациенты даже с метастазами в костях живут очень долго. И мы занимаемся их переломами, болевым синдромом, неврологическими дефицитами, обеспечиваем ортопедическую поддержку, что улучшает качество жизни наших больных. Поскольку число таких пациентов растет, сформировалось целое направление по ведению пациентов с различными формами рака при наличии метастазов в костных структурах.
У НАС В ГОД СЕЙЧАС ПРОХОДИТ ПОРЯДКА 100–150 ОПЕРАТИВНЫХ ВМЕШАТЕЛЬСТВ ПО ПОВОДУ ОПУХОЛЕЙ ПОЗВОНОЧНИКА
— Ортопедическая поддержка подразумевает хирургические вмешательства?
— Не только хирургические вмешательства, а еще и консультации. Иногда операции не нужны. В общем, это целая наука выбора тактики лечения пациентов с метастазами в костях, когда мы должны определить, нужно ли хирургическое вмешательство, когда, какое, насколько масштабное. И это зависит от целого ряда причин — локализации опухоли, наличия отдаленных метастазов, прогнозов и т. д. Поскольку таких пациентов становится все больше, они часто попадают в травматологические отделения многопрофильных стационаров, где у специалистов просто нет достаточного понимания о течении онкологического процесса. При создании центра основная идея была маршрутизировать наших пациентов — с первичными опухолями, с вторичными метастазами — из этих больниц к нам, чтобы все эти пациенты получали помощь в одном специализированном учреждении.

Высокотехнологичное оборудование дает возможность помогать самым тяжелым пациентам. Фото: mos.ru
— В итоге именно к вам теперь попадают абсолютно все пациенты с опухолями костей? Альтернатив в Москве нет? И что происходит после хирургического лечения?
— Цель — собрать всех пациентов нашего профиля. С июня 2022 года по приказу Департамента здравоохранения города Москвы в нашем центре пациенты с первичными опухолями еще и наблюдаются амбулаторно, проходят у нас диспансеризацию. Таким образом, мы видим всех пациентов с первичными опухолями костей в начале заболевания и в течение всей болезни. Сейчас практически все пациенты Москвы с первичными опухолями костей и мягких тканей уже прикреплены к нашему центру. То есть в какой-то момент они прошли диагностику и при подозрении на опухоль, согласно разработанным клиентским путям, были направлены в нашу больницу, в наш центр. Если подозрение подтверждается, они проходят лечение, наблюдение, диспансеризацию в нашей больнице.
Кроме того, через службы главного внештатного нейрохирурга, главного внештатного травматолога-ортопеда налажена связь с травматологическими и нейрохирургическими отделениями общей сети. Потому что часто пациенты попадают в больницу, например, с переломом бедренной кости, и в ходе лечения выясняется, что перелом патологический, обнаруживают опухоль. Но травматолог не знает, что с этим делать, как лечить пациента в такой ситуации. Для этих случаев у нас организована система телемедицинских консультаций, которая развивается и совершенствуется. Поскольку эти пациенты всегда маломобильные, мы с коллегами именно с помощью этих телемедицинских консультаций решаем, надо ли оперировать и что вообще надо делать. Какие-то маленькие операции делаются на месте. Для больших операций пациентов перевозят по согласованию в наш стационар. И мы уже их продолжаем наблюдать.СРЕДИ ИННОВАЦИОННЫХ ТЕХНОЛОГИЙ — ИНДИВИДУАЛЬНОЕ ПРОТЕЗИРОВАНИЕ, ОСОБЕННО КОСТЕЙ ТАЗА, КОГДА ПРОТЕЗ СОЗДАЕТСЯ ПОД КОНКРЕТНОГО ПАЦИЕНТА НА 3D-ПРИНТЕРЕ
Пациенты со вторичными опухолями, метастазами в кости — другая большая группа больных, мы их консультируем по всей Москве. А в случае необходимости они приезжают к нам для получения того или иного вида оперативного вмешательства.
— Расскажите, пожалуйста, о технологиях, которые применяются в вашем центре.
— Одной из задач создания центра была организация доступности самых современных технологий, их внедрение в структуру московского здравоохранения. Я имею в виду в основном хирургические технологии. И на сегодняшний день мы выполняем все виды вмешательств в нашей сфере, которые только существуют, абсолютно все, от небольших до самых высокотехнологичных, включая индивидуальное протезирование.
Хочу подчеркнуть: на базе 62-й больницы и до прошлого года было хорошее отделение. Но здесь практически не занимались, например, опухолями позвоночника. А это огромный пул больных. И у нас в год сейчас проходит порядка 100–150 оперативных вмешательств по поводу опухолей позвоночника. Это и маленькие операции, например декомпрессивные, и большие, когда из-за опухоли требуется удаление двух-трех позвонков единым блоком, длительные высокотехнологичные операции с замещением кости сложными конструкциями. Это и резекции крестца, в том числе и топальные резекции, сложные операции на шейном уровне позвоночника.
В операционной центра. Фото: mos.ru
Среди инновационных технологий — индивидуальное протезирование, особенно костей таза, когда протез создается индивидуально, под конкретного пациента, на 3D-принтере. Также, когда мы сталкиваемся с большими, сложными дефектами, которые не могут быть замещены обычными модулями для протезов, мы создаем на 3D-принтере индивидуальный протез. Все это производится у нас в России.
Из заметных новых технологий у нас используется интраоперационный компьютерный томограф, интраоперационная система, которая позволяет выполнить точную резекцию под контролем навигации. Установку имплантов мы тоже проводим под контролем навигационной системы, что увеличивает и точность установки имплантов, и точность резекции, а это крайне важно для снижения рисков развития рецидивов, особенно при оксиальных опухолях.
— Получается, что ваш центр построен на междисциплинарном взаимодействии?
— Безусловно, да. Мы этого немного уже коснулись в начале. И у нас, и во всем мире по нашему профилю работают отдельные команды. Помимо хирургов, они включают химиотерапевтов (в большом химиотерапевтическом отделении 62-й больницы несколько человек прицельно занимаются саркомами), лучевых терапевтов, патоморфологов, которые также узко специализируются на саркомах костей и мягких тканей. У нас обязательно все пациенты проходят через междисциплинарный консилиум, где определяется тактика лечения. Учитывая, что этих опухолей (первичных) мало в принципе, а их подвидов огромное количество, нет четких стандартов в мире, поэтому и требуется обсуждение в рамках консилиумов. Через такой консилиум проходят все наши пациенты для определения наилучшей тактики лечения.
НАВИГАЦИЯ УВЕЛИЧИВАЕТ ТОЧНОСТЬ УСТАНОВКИ ИМПЛАНТОВ И ОБЕСПЕЧИВАЕТ ТОЧНОСТЬ РЕЗЕКЦИИ, А ЭТО КРАЙНЕ ВАЖНО ДЛЯ СНИЖЕНИЯ РИСКОВ РЕЦИДИВА
— Как создавалась команда специалистов? Как формировался междисциплинарный подход?
— Очень хороший вопрос. Что касается команды. Поскольку в больнице уже было стационарное отделение, и врачи уже работали, они сейчас составляют ее костяк. При расширении до городского центра пришли новые специалисты из других клиник и пополнили эту команду врачей. При подготовке к открытию центра в прошлом году было создано специальное диагностическое отделение, которое занимается только пациентами с опухолями костей и мягких тканей. Сейчас там семь врачей ведут прием, работают методист и два администратора, которые общаются с пациентами, помогают с госпитализацией, организуют всю логистику и так далее. У нас проходит очень большое количество консультаций пациентов с подозрениями на опухоль кости.
Что касается междисциплинарного консилиума. Если у пациента уже подтверждена злокачественная опухоль, то мы обсуждаем тактику его ведения внутри 62-й больницы с теми коллегами из отделений химиотерапии, лучевой терапии, морфологии, лучевой диагностики, которые узко специализируются именно на саркомах. И раз в неделю проходит так называемый большой консилиум, где обсуждаются все пациенты, которым нужно менять или определять тактику лечения, в том числе после прохождения определенного этапа. В течение недели при необходимости мы можем быстро собраться и обсудить одного-двух пациентов в быстром режиме, потому что специфика наших пациентов такова, что они часто ломают длинные трубчатые кости, позвоночник. В таких случаях требуется быстрое принятие решений.
Что касается консультаций с травматологами и нейрохирургами, если пациент поступил с переломом к ним в больницу, а затем была выявлена опухоль, как я уже говорил, обычно мы это решаем с помощью телемедицинского консилиума, чтобы не транспортировать лишний раз тяжелого пациента. Мы видим данные КТ, МРТ благодаря ЕРИС ЕМИАС (Единому радиологическому сервису, подключенному к Единой медицинской информационно-аналитической системе), нам доступны все снимки, история болезни. Специалисты больницы, в которой находится пациент, показывают нам его, рассказывают анамнез, мы фактически смотрим пациента и вырабатываем оптимальную тактику лечения.

Телемедицинские технологии позволяют специалистам центра быть постоянно на связи и консультировать пациентов в других больницах города. Фото: mos.ru
Кроме того, есть довольно большой пул пациентов с доброкачественными и промежуточными опухолями, которых можно лечить и у нас, и в травматологических отделениях. Поэтому мы практически постоянно на связи. У нас налажено очень живое общение, потому что для наших маломобильных пациентов часто недопустимо длительное ожидание в очереди и требуется скорость в принятии решений.
Роль нашего центра не в том, чтобы все пациенты приезжали в 62-ю больницу, а в охвате всех нуждающихся в нашей помощи пациентов и вовлеченных в их лечение врачей московских больниц.
РОЛЬ НАШЕГО ЦЕНТРА НЕ В ТОМ, ЧТОБЫ ВСЕ ПАЦИЕНТЫ ПРИЕЗЖАЛИ В 62-Ю БОЛЬНИЦУ, А В ОХВАТЕ ВСЕХ НУЖДАЮЩИХСЯ В НАШЕЙ ПОМОЩИ ПАЦИЕНТОВ И ВОВЛЕЧЕННЫХ В ИХ ЛЕЧЕНИЕ ВРАЧЕЙ МОСКОВСКИХ БОЛЬНИЦ
— Как вы взаимодействуете с центрами амбулаторной онкологической помощи?
— Наши коллеги в ЦАОПах нередко направляют пациента к нам, когда, например, нужно сделать биопсию. Иногда они ее выполняют на месте, но постоянно советуются с нами с точки зрения принятия решений. То есть в центре ведется стационарная работа с пациентами, которые уже лежат в нашем отделении в больнице, которым проводят хирургическое лечение. В такой ситуации постоянно, практически в режиме «нон-стоп», ведется консультативная работа с точки зрения выработки оптимальных тактик лечения.
— Какие научные разработки ведутся и внедряются в вашем центре? Что происходит в нем с научной точки зрения?
— Безусловно, наш центр научно-практический. И когда он создавался, образовательная и научная составляющие были предусмотрены. Во-первых, в больнице уже накоплен огромный материал о работе с такими пациентами, и сейчас все профильные пациенты концентрируются здесь. Поэтому можно консолидировать, исследовать и осмысливать накопленный материал. Результаты — это и научные статьи, и постоянное участие в конференциях и конгрессах, отечественных и зарубежных. Есть у нас и клинические разработки, и совместные проекты.
В этом году мы выиграли грант Департамента здравоохранения города Москвы на проект по изучению свойств свертывания крови у пациентов после хирургических вмешательств и большой кровопотери в результате этих вмешательств. Речь идет о масштабных и сложных операциях. Ведутся разработки по поводу протезирования. Нами совместно с некоторыми другими клиниками получены за два года несколько патентов. Это тоже большая часть работы нашего центра.
При центре функционирует амбулаторное отделение, где ведется наблюдение прикрепленных пациентов и диагностика в рамках этого наблюдения. Фото: mos.ru
— Ваш центр является клинической базой медицинских вузов Москвы?
— У нас есть учебный центр Департамента здравоохранения города Москвы, где обучаются ординаторы, студенты. И на базе этого учебного центра есть курсы повышения квалификации. Поскольку такие отделения открываются в Екатеринбурге, Иркутске, Новосибирске, к нам приезжают специалисты из разных регионов страны и обучаются по разработанным нами программам от двухдневного курса до двух-трехмесячного. Также к нам приезжают травматологи, которые встречаются на практике с этими пациентами, для повышения квалификации. Мы постоянно проводим лекции, вебинары в рамках Департамента здравоохранения города Москвы, также я представляю наш центр на кафедре онкологии Первого Московского государственного медицинского университета имени И. М. Сеченова. Мы организуем выездные лекции для сотрудников ЦАОПов для углубления знаний об этих проблемах.
ПОСТОЯННО, ПРАКТИЧЕСКИ В РЕЖИМЕ «НОН-СТОП», ВЕДЕТСЯ КОНСУЛЬТАТИВНАЯ РАБОТА С ТОЧКИ ЗРЕНИЯ ВЫРАБОТКИ ОПТИМАЛЬНЫХ ТАКТИК ЛЕЧЕНИЯ
— А есть генетическая предрасположенность к раку костей или мягких тканей? Может быть, есть возможности как-то его предсказать, предупредить?
— Таких возможностей очень мало. Генетическую предрасположенность мы не видим, ведь это не истинный рак, это саркомы. И есть очень немного симптомов, которые могут указывать на развитие злокачественных опухолей костей и мягких тканей. В частности, это синдромы Ротмунда — Томпсона, Ли — Фраумени, нейрофиброматоз. В отличие от более распространенных классических видов эпителиального рака, каких-либо предрасполагающих факторов практически нет.
— Сотрудничаете ли вы с детской сетью?
— Да, мы тесно сотрудничаем с Научно-практическим центром специализированной медицинской помощи детям имени В. Ф. Войно-Ясенецкого. Там есть отделение онкологии, где тоже занимаются проблемой опухолей костей и мягких тканей. Мы при необходимости оказываем им помощь в выполнении сложных высокотехнологичных вмешательств и периодически туда выезжаем.
Кроме того, есть еще один аспект нашего взаимодействия. Подростки до 18 лет лечатся в системе детского здравоохранения. Как только им исполняется 18, они автоматически переходят под наблюдение взрослой сети. И эти пациенты (москвичи), наблюдавшиеся по поводу опухолей костей или мягких тканей, сразу передаются к нам, без каких-либо проволочек, бюрократических процедур, и попадают под наше наблюдение. Эта система преемственности четко выстроена и отлажена.


