Ранняя реабилитация — необходимая компонента при лечении пациентов в отделении реанимации и интенсивной терапии. Усилия специалистов по медицинской реабилитации направлены на профилактику последствий ограничения когнитивной и двигательной активности пациентов и максимально полное их восстановление.
Реабилитация в реанимации: от спасения к восстановлению
В ряде случаев острейший период заболевания требует лечения в отделении реанимации и интенсивной терапии (ОРИТ) с использованием аппаратного мониторинга, замещения витальных функций, создающих для пациента статус частичной или полной утраты автономности жизнедеятельности. Современные подходы к лечению в ОРИТ увеличили выживаемость пациентов, находящихся в критическом состоянии, при этом тяжесть и отдаленный прогноз зависят не только от выраженности основной патологии. При успешном исходе интенсивного этапа лечения ожидается восстановление независимости в повседневной жизни пациента, которая может достигнуть преморбидного уровня, но может и снизиться в зависимости от индивидуальных репаративных процессов.
РОССИЙСКАЯ ФЕДЕРАЦИЯ ОДНОЙ ИЗ ПЕРВЫХ В МИРОВОЙ ПРАКТИКЕ ПРИНЯЛА КЛИНИЧЕСКИЕ РЕКОМЕНДАЦИИ ПО РАННЕЙ РЕАБИЛИТАЦИИ В УСЛОВИЯХ ОРИТ
Искусственное ограничение двигательной и когнитивной активности (так называемый феномен «наученного неиспользования») в результате анальгоседации, постельного режима и иммобилизации является причиной развития синдрома последствий интенсивной терапии (ПИТC). ПИТС включает: физические нарушения легочных, нервно-мышечных и физических функций, сенсорную депривацию в сочетании с нарушениями циркадного ритма (когнитивно-аффективный диссонанс, в том числе делирий), когнитивные нарушения (в том числе дефициты памяти, внимания и исполнительных функций), психологические трудности (депрессия, тревога, посттравматическое стрессовое расстройство). Клинически доказано, что начало реабилитации на ранних стадиях критического состояния пациента позволяет сократить длительность респираторной поддержки, снизить вероятность развития ПИТС, а также длительность пребывания в ОРИТ и круглосуточном стационаре.

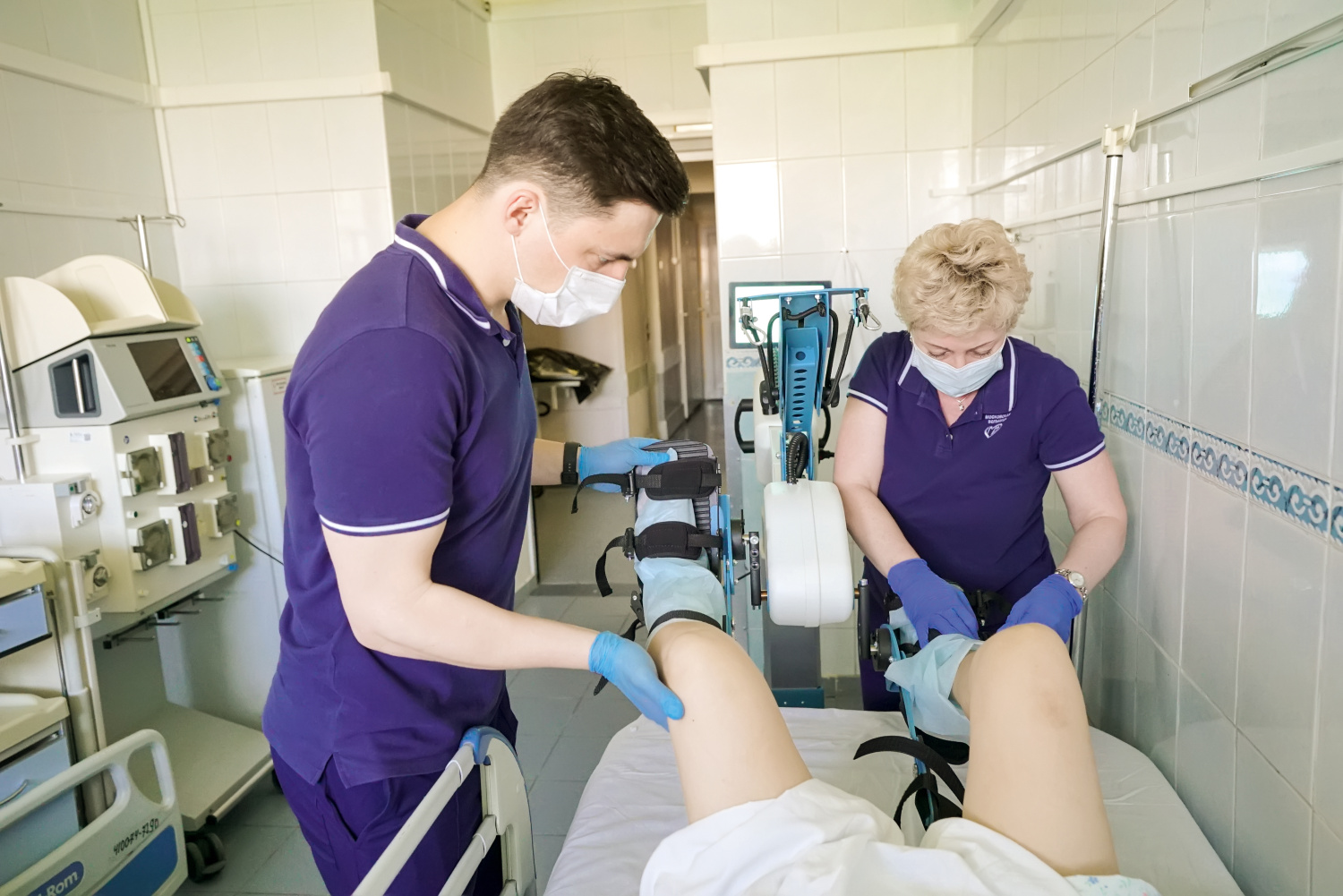
Подготовка к процедуре прессотерапии. Фото: НИИОЗММ ДЗМ
Российская Федерация одной из первых в мировой практике приняла Клинические рекомендации по ранней реабилитации в условиях ОРИТ — РеабИТ. Согласно этим рекомендациям, реабилитация в интенсивной терапии — это активный процесс мультимодального воздействия, направленный на сохранение физиологического и социального статуса пациента после перенесенного критического состояния на преморбидном уровне, а также на предупреждение и лечение ПИТС.
Медицинская реабилитация в ОРИТ проводится в соответствии с приказом Минздрава России от 31.07.2020 № 788н «Об утверждении Порядка организации медицинской реабилитации взрослых», приказом Департамента здравоохранения г. Москвы от 25.01.2023 № 52 «Об организации медицинской реабилитации взрослого населения в медицинских организациях государственной системы здравоохранения города Москвы», Методическими рекомендациями Союза реабилитологов России и Федерации анестезиологов и реаниматологов «Реабилитация в отделении реанимации и интенсивной терапии (РеабИТ)».
Мероприятия по ранней медицинской реабилитации (мероприятия I этапа медицинской реабилитации) начинают в течение 72 часов с момента госпитализации пациента в ОРИТ — в острейший и острый периоды течения заболевания, при неотложных состояниях, состояниях после оперативных вмешательств (в раннем послеоперационном периоде).
Организация ранней реабилитации в ГКБ № 13
В Городской клинической больнице № 13 ДЗМ (ГКБ № 13) ежедневно в отделения реанимации и интенсивной терапии поступают в среднем 38 пациентов. За 2023 год в ОРИТ стационара поступило 13 476 пациентов. Максимально ранняя реабилитация пациентов ОРИТ при условии стабильности состояния позволяет предотвратить последствия длительной иммобилизации и иных причин развития ПИТC.
РЕАБИЛИТАЦИОННЫЕ МЕРОПРИЯТИЯ ОСУЩЕСТВЛЯЮТСЯ ЕЖЕДНЕВНО И ПРОДОЛЖАЮТСЯ НЕ МЕНЕЕ ЧАСА, НО И НЕ БОЛЕЕ ТРЕХ ЧАСОВ В ЗАВИСИМОСТИ ОТ СТАТУСА ПАЦИЕНТА, УРОВНЯ СОЗНАНИЯ И МОБИЛЬНОСТИ
В ГКБ № 13 реабилитация осуществляется членами мультидисциплинарной реабилитационной команды (МДРК), сформированной из числа работников отделения ранней медицинской реабилитации. Возглавляет МДРК врач физической и реабилитационной медицины. МДРК включает: инструктора-методиста по лечебной физкультуре, медицинского психолога, медицинского логопеда, медицинскую сестру по реабилитации. Работу МДРК в ОРИТ координирует врач-реаниматолог.
Состав МДРК формируется персонифицированно в соответствии с индивидуальным планом медицинской реабилитации пациента (далее — ИПМР): при необходимости психологической коррекции в состав МДРК входит медицинский психолог, при необходимости логопедической коррекции — медицинский логопед и т. д.

Логопед проводит разглатывание пациента с использованием жидкостей разной консистенции. Фото: НИИОЗММ ДЗМ
МДРК устанавливает реабилитационный диагноз в категориях Международной классификации функционирования, ограничений жизнедеятельности и здоровья (МКФ) и проводит оценку по Шкале реабилитационной маршрутизации (ШРМ), определяет наличие у пациента показаний или противопоказаний для проведения медицинской реабилитации. С целью формирования ИПМР оцениваются реабилитационный потенциал, факторы риска проведения реабилитационных мероприятий и факторы, ограничивающие их проведение, устанавливаются реабилитационный прогноз, цели и задачи проведения реабилитационных мероприятий.
Для оценки реабилитационного потенциала применяются шкала Рэнкин, индекс мобильности Ривермид, Индекс Бартел, шкала MRC, шкала Ашфорта и по необходимости дополнительные шкалы в зависимости от диагноза.
Реабилитационные мероприятия осуществляются ежедневно и продолжаются не менее часа, но и не более трех часов в зависимости от статуса пациента, уровня сознания и мобильности, в первую очередь акцент — на респираторный статус для профилактики ПИТС.
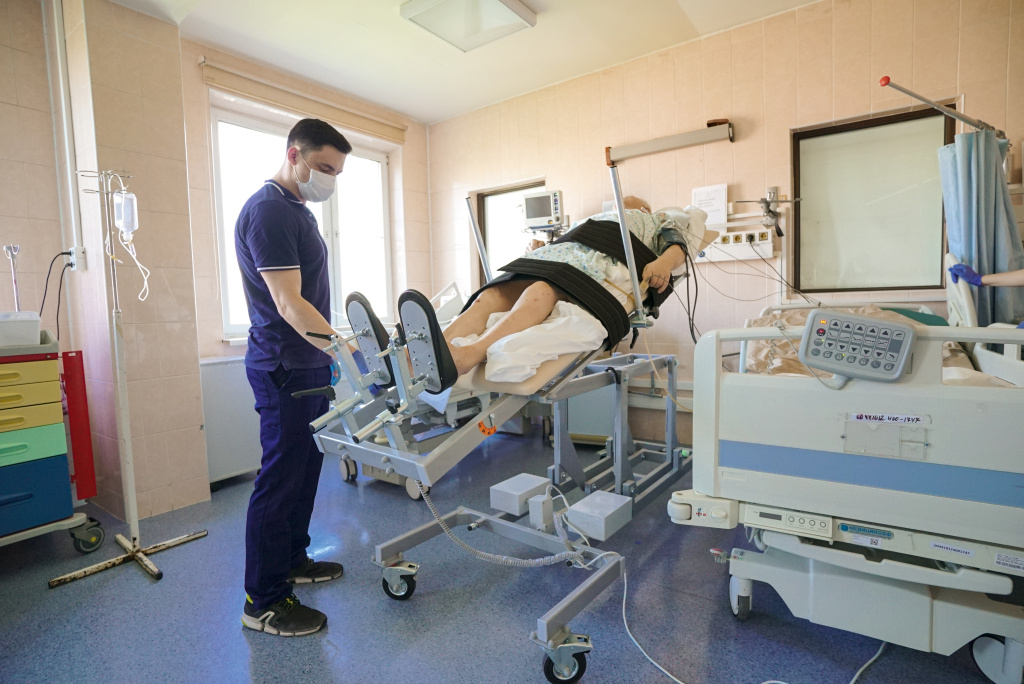
Вертикализация пациента для ранней активизации. Фото: НИИОЗММ ДЗМ
Совместными усилиями врачей-реаниматологов и членов МДРК создаются условия для восстановления самостоятельного дыхания пациента: физическая реабилитация (включая специальные дыхательные упражнения с применением мануальной перкуссионной терапии пациентам на ИВЛ, диафрагмальное дыхание для профилактики гиповентиляции пациентам на терапии CPAP (сипап); диагностика дисфагии с применением теста трех глотков и ее коррекция (включая использование загустителя); нутритивная поддержка; формирование циркадных ритмов (также включая использование берушей и лицевых масок); перцептивная стимуляция (сбалансированная стимуляция различных видов чувствительности); когнитивная реабилитация (восстановление памяти, внимания, мышления, управляющих функций, речи); раннее восстановление эмоционального статуса, социально-бытовая реабилитация.
В зависимости от статуса пациента (тяжесть состояния, уровень сознания) реабилитация проводится в активном, пассивном и активно-пассивном режиме. В программу реабилитации включают кинезиологические методики (позиционирования, вертикализации, мобильности), Бобат-терапию, велокинетические нагрузки (механотерапия) с помощью прикроватного тренажера с биологической обратной связью «Орторент Мото-Л», физиотерапию (трансцеребральная магнитотерапия, электронейромиостимуляция, пневмокомпресионная терапия нижних конечностей, ингаляции, механическая стимуляция опорных зон стоп аппаратом «КОРВИТ», лазерная терапия, нейростимуляция с помощью аппарата «Нейропорт»); психологические и логопедические занятия. Удельный вес хронометража кинезиотерапии составляет не менее 50 %. Практика показывает эффективность и необходимость ранней реабилитации пациентов в ОРИТ.